Медицинский эксперт статьи
Новые публикации
Нейробластома у детей: причины, диагностика, лечение
Последняя редакция: 23.04.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
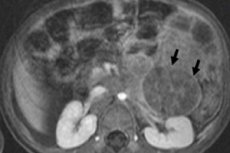
В педиатрической онкологии одним из наиболее распространенных внечерепных новообразований считается нейробластома у детей, которая относится к эмбриональным злокачественным опухолям из нейробластов нервного гребня, то есть зародышевых (незрелых) нервных клеток симпатической нервной системы.
Эпидемиология
По статистике International Neuroblastoma Risk Group (INRG), нейробластома составляет около 8% всех онкологических заболеваний у детей во всем мире и по распространенности стоит на третьем месте – после лейкемии и опухолей головного мозга.
По другим данным, на нейробластому приходится около 28% всех случаев рака у младенцев. Более чем в трети случаев диагностируется нейробластома у детей до года; средний возраст постановки диагноза составляет 19-22 месяца. Более 90% диагностированных случаев приходятся на детей в возрасте от двух до пяти лет (с преобладанием мальчиков); пик заболеваемости отмечается в возрасте двух-трех лет, а случаи у детей старше пяти лет составляют менее 10%.
Причины нейробластомы
Изучая причины нейробластомы, исследователи пришли к выводу: данная опухоль у детей возникает из-за спорадических генетических мутаций во время эмбриогенеза или раннего постнатального развития. Но что вызывает эти генные изменения, неизвестно, поскольку какое-либо влияние тератогенных факторов окружающей среды не выявлено.
Такие опухоли могут возникать где угодно, включая средостение, шею, брюшную полость, надпочечники, почки, позвоночник, малый таз.
В редких случаях нейробластома у младенцев может быть связана с унаследованной мутацией. В частности, мутацией в гене мембранного белка CD246 на хромосоме 2 – фермента тирозинкиназы ALK, который обеспечивает межклеточные связи и играет важную роль в функционировании нервной системы; в гене белка PHOX2B (на хромосоме 4), который участвует с созревании нервных клеток.
Нейробластома также может быть связана с нейрофиброматозом 1 типа у детей, синдромом Беквита-Видемана и гиперинсулинемической гипогликемией (незидиобластозом поджелудочной железы).
Факторы риска
На сегодняшний день факторами риска развития нейробластомы у детей признаны наследственность – наличие данной опухоли в семейном анамнезе, а также врожденные аномалии, связанные с генными мутациями в период внутриутробного развития. Особенно это касается случаев развития нескольких новообразований в разных органах.
Ни один из экзогенных факторов, повышающих риск данной опухоли, исследователями не идентифицирован.
Патогенез
Механизм развития нейробластом обусловлен нарушениями дифференцировки и созревания клеток нервного гребня – двусторонних линий клеток, формирующихся по краям нервной трубки из эктодермального зародышевого листка человеческого эмбриона. Данные клетки мигрируют (перемещаются) и дифференцируются во многие типы клеток: сенсорные и вегетативные нейроны, нейроэндокринные клетки и клетки мозгового вещества надпочечников, клетки черепно-лицевого хряща и костей, а также пигментные клетки.
При нейробластоме мигрировавшие нейробласты не созревают, а продолжают расти и делиться, образуя опухоль. И патогенез ее образования связан со следующими мутациями генов:
- с дублированием части последовательности хромосомы или дупликацией сегментов гена LMO1 на хромосоме 11, кодирующего белок RBTN1 в клетках нервного гребня эмбриона;
- с изменением числа копий в гене NBPF10 на хромосоме 1q21.1, кодирующем белок DUF1220, который управляет пролиферацией нервных стволовых клеток человека. Данные нарушения приводят либо к дупликации этой хромосомы, либо к ее делеции – отсутствию части ДНК;
- с изменениями гена-супрессора опухоли ATRX (на хромосоме Xq21.1);
- с наличием дополнительных копий (амплификации) гена транскрипционного фактора N-Myc на хромосоме 2, который кодирует один из факторов транскрипции (ДНК-связывающий белок), регулирующий активность других генов и контролирующий пролиферацию клеток-предшественников при образовании белков для формирования тканей и органов плода. Амплификация данного гена превращает его в онкоген, который провоцирует нарушение клеточного цикла, усиленную пролиферацию клеток и образование опухоли.
Симптомы нейробластомы
Первые признаки нейробластомы неспецифичны и могут проявляться потерей аппетита (и снижением массы тела), утомляемостью при кормлении, лихорадкой, суставными болями.
Клинические симптомы зависят от локализации первичной опухоли и наличия метастазов (которые отмечаются в 60-73% случаев).
Очень часто первичная нейробластома локализуется в мозговом слое надпочечников, имеющем схожее происхождение с нервными клетками. В возрасте до одного года нейробластома надпочечника у детей диагностируется в 35-40% случаев. Ее симптомами являются боль в животе, лихорадка, потеря веса, боль в костях, анемия или сопутствующий синдром Пеппера: диффузное поражение печени с выраженной гепатомегалией и респираторным дистресс-синдромом.
Ретроперитонеальная нейробластома или нейробластома забрюшинного пространства у детей по мере увеличения начинает давить на мочевой пузырь или кишечник, что может вызвать проблемы с мочеиспусканием или дефекацией, отечность ног (у мальчиков отекает мошонка).
Нейробластома средостения у детей (медиастинальная нейробластома) нередко давит на верхнюю полую вену, и это может вызвать отек лица, шеи, рук и верхней части груди (при этом кожа становится синевато-красной, с подкожными узелками). Появляется кашель и хрипы, проблемы с дыханием (в виде одышки) или глотанием (дисфагия); отмечается увеличение лимфатических узлов в области шеи, над ключицей, в подмышечных впадинах.
Распространение опухолевых клеток на костный мозг приводит к анемии, тромбоцитопении и лейкопении со склонностью к кровотечениям.
А при метастазах в периорбитальную область появляются темные круги или синяки вокруг глаз. Такая опухоль также может вызывать головные боли и головокружение, экзофтальмию (выпячивание глазных яблок), а из-за компрессии нервных окончаний – опущение век (птоз) и уменьшение размера зрачков (миоз).
Абдоминальная нейробластома или нейробластома брюшной полости у детей приводит к образованию прощупываемых уплотнений в животе, его вздутию, отсутствию аппетита, запорам, повышению АД. Опухоль, давящая на спинной мозг или нервный корешок, может приводить к онемению и слабости конечностей, неспособности стоять, ползать или ходить. При поражении костей может появиться боль в костях.
При опухоли 3-4 стадии в брюшной полости с поражением лимфоузлов опухолевые клетки могут попадать в паренхиму почки, и тогда развивается обширная нейробластома почки у детей, приводящая к нарушению ее функций.
Стадии
- Нейробластома 1 стадии – это первичная опухоль, локализованная и изолированная в одной области тела; лимфатические узлы с обеих сторон не поражены.
- Нейробластома 2 стадии. На стадии 2А первичная опухоль ограничена одной областью, но она большого размера; билатеральные лимфоузлы не поражены. На стадии 2B лимфатические узлы на той стороне тела, где расположена опухоль, положительны на метастазы.
- Нейробластома 3 стадии: первичная опухоль пересекает область спинного мозга или срединную линию тела, обнаруживаются одно- или двустороннее метастазы в лимфатических узлах.
- Нейробластома 4 стадии: опухоль распространена на отдаленные лимфоузлы, костный мозг, кости, печень или другие органы. А стадия 4S определятся у детей до года с локализованной первичной опухолью, с диссеминацией в кожу, печень или костный мозг.
Международная система определения стадий риска нейробластомы (INRGSS)
INRGSS использует факторы риска, определяемые изображениями (IDRF) , которые представляют собой факторы, наблюдаемые при визуализирующих тестах, которые могут означать, что опухоль будет сложнее удалить.
INRGSS делит нейробластомы на 4 стадии:
- L1: Опухоль не распространилась от того места, где она возникла, и не выросла в жизненно важные структуры. Она ограничена одной частью тела, например шеей, грудью или животом.
- L2: Опухоль не распространилась (метастазировала) далеко от того места, где она началась (например, она могла прорасти из левой стороны живота в левую часть груди), но у нее есть по крайней мере один IDRF.
- М: Опухоль метастазировала в отдаленную часть тела (кроме опухолей, находящихся на стадии РС).
- МС: Метастатическое заболевание у детей младше 18 месяцев, при котором рак распространяется только на кожу, печень и / или костный мозг.
Осложнения и последствия
Для нейробластомы характерны такие осложнения и последствия, как:
- распространение (метастазирование) в лимфатические узлы, костный мозг, печень, кожу и кости;
- сдавление спинного мозга (которое может вызвать боль и привести к параличу);
- развитие паранеопластического синдрома (вследствие действия выделяемых опухолью определенных химических веществ, а также экспрессируемого ее клетками антигена дизиалоганглиозида GD2), который проявляются быстрыми непроизвольными движениями глаз, расстройством координации, мышечными судорогами, диареей;
- рецидивы после завершения первичной терапии (как показывает клиническая практика, нейробластомы высокого риска в 50% случаев имеют рецидив).
Диагностика нейробластомы
Диагностика при подозрении на нейробластому у ребенка требует осмотра, проведения лабораторный исследований и визуализации.
Берутся анализы крови и мочи на катехоламины (норадреналин и дофамин) и гомованиловую или ванилилминдальную кислоты (образующиеся при метаболизме этих гормонов); анализ крови на нейроспецифическую энолазу, иммуноферментный анализ (ELISA) сыворотки крови, а также анализ костного мозга (образец которого берется путем аспирационной пункции). Для определения мутаций проводится ДНК-тест, а для цитоморфологического исследования ткани опухоли – биопсия.
После того, как образцы биопсии были взяты, их отправляют в лабораторию, где они рассматриваются под микроскопом патологом (врачом, имеющим специальную подготовку по выявлению раковых клеток). С образцами также часто проводятся специальные лабораторные тесты, чтобы показать, является ли опухоль нейробластомой.
Если это нейробластома, лабораторные тесты также могут помочь определить, насколько быстро опухоль может расти или распространяться, а также какие методы лечения могут работать лучше всего.
Инструментальная диагностика визуализирует новообразование с помощью УЗИ, рентгена, МРТ или КТ, ПЭТ с введением 18F-фтордезоксиглюкозы или MIBG-сканирования – сцинтиграфии с метайодбензилгуанидином. [1]
Дифференциальная диагностика
Дифференциальная диагностика включает доброкачественную ганглионейрому, ганглионейробластому. рабдомиосаркому, нефробластому.
К кому обратиться?
Лечение нейробластомы
При нейробластоме лечение зависят от группы риска пациента (стадии опухолевого процесса), локализации новообразования, геномных особенностей опухолевых клеток и возраста ребенка. И оно может включать мониторинг, оперативное вмешательство, химиотерапию, лучевую терапию, иммунотерапию, трансплантацию гемопоэтических стволовых клеток.
Неоадъювантная или адъювантная (до- или послеоперационная) химиотерапия при нейробластоме у детей, как и любая химиотерапия при раке, проводится курсами: препарат вводится несколько дней подряд, после чего следует перерыв для восстановления организма. Циклы обычно повторяются каждые три-четыре недели.
Применяются такие лекарства (и их комбинация): Циклофосфамид, Цисплатин или Карбоплатин, Доксорубицин (Адриамицин), Винкристин, Этопозид.
Общие побочные эффекты препаратов для химиотерапии проявляются выпадением волос, потерей аппетита, повышенной усталостью, тошнотой и рвотой, образование язв во рту, диареей или запором. Химиотерапия может негативно повлиять на костный мозг и спровоцировать снижением количества клеток крови.
В таргетной иммунотерапии (направленной на опухолевый антиген GD2) используются препараты группы моноклональных антител (анти-GD2 MAb) Динутуксимаб (Унитуксин) и Накситамаб. Их вводят внутривенно путем длительной инфузии, в сочетании с гранулоцитарно-макрофагальным колониестимулирующим фактором (цитокином GM-CSF) и интерлейкином-2.
Побочные действия данных препаратов проявляются в виде боли (часто очень сильной), снижения АД, учащенного сердцебиения, одышки (с возможным отеком дыхательных путей), повышения температуры, тошноты, рвоты и диареи, изменения клеточного и минерального состава крови.
Для снижения риска рецидива рака после высокодозной химиотерапии и трансплантации стволовых клеток детям с нейробластомой высокого риска назначают лечение системными ретинодами – 13-цис-ретиноевой кислотой (Изотретиноином). [2]
Хирургическое лечение нейробластомы – удаление опухоли, к примеру, открытая адреналэктомия или лапароскопическая резекция нейробластомы надпочечника; лимфадектомия (удаление пораженных лимфоузлов) и др. [3]
При нейробластоме высокого риска может быть проведена лучевая терапия. [4]
Профилактика
Учитывая причины, вызывающие нейробластому у детей, единственной мерой ее профилактики может стать генетическое консультирование при планировании беременности. Но следует иметь в виду, что с унаследованными мутациями данная опухоль связана только в 1-2% случаях.
Прогноз
Нейробластоме младенческого возраста присуща способность спонтанно регрессировать.
Прогностические маркеры
- Опухоли высокого риска, а также нейробластома у детей всех возрастных групп и всех стадий (кроме стадии 4S) – при повышенной экспрессия гена N-MYC и амплификации онкогена N-Myc – имеют неблагоприятный прогноз, влияющий на продолжительность жизни.
- Наличие оухолевых клеток, в которых отсутствуют определенные части хромосом 1 или 11 (известные как делеции 1p или 11q ), дает менее благоприятный прогноз. Наличие лишней части хромосомы 17 (увеличение 17q) также связано с худшим прогнозом.
- Клетки нейробластомы с большим количеством ДНК имеют более благоприятный прогноз, особенно для детей младше 2 лет.
- Нейробластомы, которые имеют больше рецепторов нейротрофина, особенно рецептора фактора роста нервов TrkA, имеют более благоприятный прогноз.
Выживаемость по группе риска детской онкологической группы (COG)
- Группа низкого риска: дети из группы низкого риска имеют 5-летнюю выживаемость выше 95%.
- Группа среднего риска: дети в группе среднего риска имеют 5-летнюю выживаемость от 90% до 95%.
- Группа высокого риска: дети из группы высокого риска имеют 5-летнюю выживаемость около 50%.
Около 15% смертей от рака у детей связаны с нейробластомой. При данном злокачественном новообразовании высокого риска шансы на долгосрочное выживание не превышает 40%. Общая пятилетняя выживаемость составляет 67- 74%, в возрастной группе от одного до четырех лет – 43%, а при нейробластоме, диагностированной в течение первого года жизни – более 80%.

