Медицинский эксперт статьи
Новые публикации
Вирусная бородавка: причины, лечение
Последняя редакция: 06.07.2022

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
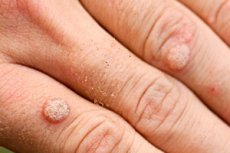
Доброкачественные новообразования в виде небольших округлых наростов с плоской поверхностью, узелков на ножках или с острым кончиком, телесного цвета, появившиеся на коже или слизистой оболочке называют по-разному, в зависимости от внешнего вида, бородавками, папилломами, кондиломами. Любое подобное образование – это вирусная бородавка. А процесс пролиферации эпителия начинается с заражения папилломавирусной инфекцией.
Эпидемиология
Статистика говорит о том, что вирусные бородавки можно обнаружить на коже каждого третьего-четвертого представителя населения планеты, причем независимо от пола и расовой принадлежности. Клинические проявления заражения ВПЧ чаще встречаются у взрослых лиц (около 30%), чем в детском и подростковом возрасте (от 3 до 9%). У детей, в основном, обнаруживаются вульгарные бородавки, у взрослых – аногенитальные, причем во всем мире растет распространенность именно венерических остроконечных кондилом.
Достаточно распространен папилломатоз полости рта. Одиночные крупные образования характерны для взрослых, более подвержены этой патологии женщины (60% случаев). Для детского и подросткового возраста характерны множественные образования. Пятая часть вирусных бородавок полости рта выявляется у этой категории населения, чаще у 7-12-летних школьников, причем девочки страдают папилломатозом данной локализации почти вдвое чаще мальчиков. [1]
Причины вирусной бородавки
Аббревиатура ВПЧ в настоящее время известна, наверное, всем. Она расшифровывается как вирус папилломы человека. Различных штаммов этого вируса уже обнаружили много, около двух сотен. Их классифицируют по пяти родам – α-, β-, γ-, μ- и η-папилломавирусы и 27 видам. Предполагается, что для вирусов разных видовых принадлежностей характерна определенная способность поражать конкретные виды тканей, так называемая тканевая специфичность. Например, при появлении вульгарных бородавок на подошвах ног обнаруживаются μ-папилломавирусы-1, α-папилломавирус-2 или γ- папилломавирус -4. Два последних вида выявляются при другой локализации обыкновенных бородавок (тыльная часть рук, стоп, лицо), кроме этого их могут вызывать ВПЧ 26, 27, 29, 57 типов. [2] Впрочем, обычно у инфицированных папилломавирусом находят фрагменты ДНК сразу несколько возбудителей. [3]
Причиной заражения является непосредственный контакт кожи или слизистых оболочек здорового человека с пораженными вирусами участками эпителия инфицированного. Причем заражение происходит при попадании вирионов на поврежденную эпителиальную поверхность. Это не обязательно должны быть раны или ссадины, достаточно небольшого воспаления, раздражения, незаметных микротрещин. Внедрившиеся вирусы размножаются и проявляются избыточной пролиферацией эпителия недалеко от места внедрения. Они не мигрируют по организму на отдаленные участки тела. Если появляется несколько очагов инфицирования в разных местах, это говорит скорее о самозаражении, которое также возможно при соприкосновении здоровых и инфицированных участков у одного и того же человека.
Вне кератиноцитов вирион сохраняет свою жизнеспособность недолго, до трех часов, и то на влажных полотенцах, белье. Поэтому бытовой путь заражения также не исключается, но происходит такое крайне редко.
ВПЧ вообще очень распространены и похоже, что сталкиваться с ними приходится часто, однако, как утверждают исследователи, в подавляющем большинстве случаев таких встреч (называют цифры более 90%) организм сам справляется с инфицированием, и мы об инфицировании даже можем не узнать. Много случаев говорят о том, что иногда неожиданно появившиеся единичные бородавки так же внезапно исчезают самостоятельно.
Факторы риска
Факторы риска заражения и развития заболевания, кроме поврежденного эпителия, включают вирусную нагрузку (количество вирусов, проникших в базальный слой эпителия), частоту и характер контактов с носителем папилломавируса, состояние иммунного статуса инфицированного.
Патогенез
Патогенез морфологических изменений эпителия может запустить любое снижение защитных сил организма, например, перенесенная простуда. Вирус папилломы человека длительной время (нередко годами) находится в организме, ничем себя не проявляя, и активируется, начав усиленно размножаться, в случаях снижения иммунитета хозяина. В зараженной клетке вирус может находится в разных формах: внехромосомной (эписомальной) и встроившись в ДНК клетки (интрасомальной). Первый вариант считается более благоприятным.
При благоприятствующих репликации вируса условиях в макроорганизме под его воздействием происходит гиперпролиферация кератиноцитов и появляются кожные разрастания. В основном, такими условиями являются: высокая вирусная нагрузка (регулярные контакты с вирусоносителями; попадание в ранку физиологической жидкости или чешуек кожи, обильно обсемененной вирионами) и/или заражение человека с ослабленной иммунной системой. Во втором случае для появления на коже клинических симптомов в виде вирусных бородавок достаточно внедрения единичных вирионов. Репликация вируса происходит на уровне базального слоя покровного эпителия. [4]
В указанных случаях достаточно быстро могут появиться клинические симптомы заражения – вирусные бородавки. Чаще их вызывают α-папилломавирусы типа 2, 27, 57; γ-папиломмавирус-4 и μ-папилломавирус-1. Гораздо реже у пациентов с вирусными бородавками обнаруживаются α-папилломавирусы типа 3, 7, 10, 28; γ-папилломавирусы типа 65, 88, 95; η-папилломавирус-41. [5]
Реакция иммунной системы на попадание в организм папилломавирусов изучена недостаточно. Известно, что в ответ у инфицированных пациентов вырабатываются антитела – иммуноглобулины класса IgM и IgG, специфические для вирусных заболеваний. Также считается, что более обширный патологический процесс развивается у пациентов с низким иммунным статусом. [6]
Симптомы вирусной бородавки
Вирусные бородавки на руках, пальцах обычно имеют внешний вид небольших округлых возвышений над поверхностью кожи с шероховатой, а иногда и сухой растрескавшейся поверхностью. Они безболезненны, по цвету не отличаются от окружающей кожи или чуть темнее ее. Могут сливаться в достаточно крупные бляшки. Часто на коже заметна внушительная материнская бородавка, окруженная более мелкими дочерними. В большинстве случаев такие симптомы говорят о том, что мы имеем дело с обыкновенными (простыми, вульгарными) вирусными бородавками. Характерный, но не обязательный, признак – их симметричное расположение относительно складки кожи или линий разгибания-сгиба. Их еще называют «целующиеся» бородавки.
Локализация кожных разрастаний разнообразна. Они появляются не только на тонкой коже рук, но и ног, лица, но и на толстой коже ладоней и подошв. [7]
Вирусная бородавка на ноге, стопе появляется при попадании вирионов с инфицированной поверхности на поврежденную кожу. На тонкой коже нижней конечности они выглядят точно также, как и на тыльной стороне рук.
Если инфицирована была толстая кожа, покрывающая подошвы или ладони, то возникает вирусная подошвенная бородавка. Эти образования болезненны, поскольку пучки из нитевидных сосочков прорастают внутрь кожи, затвердевают, напоминая по внешнему виду мозоль. Нередко появляются в местах, испытывающих давление обувью. Ладонно-подошвенные бородавки не возвышаются над кожей, имеют зернистую сухую поверхность, покрытую мелкими чешуйками. Иногда в центре подошвенной бородавки заметна черная точка. Это затромбированный сосудик, повредив который, можно вызвать кровотечение.
Может образоваться вирусная бородавка под ногтем или вокруг ногтевого ложа. Такие образования характерны для людей, имеющих привычку грызть ногти. Заусеницы и трещины на пальцах увеличивают риск появления вирусных бородавок. Чаще, как утверждают специалисты, подногтевые разрастания наблюдаются на руках. Растущее образование приводит к тому, что ноготь приподнимается над ложем, отслаиваясь от него. [8]
Например, бугорок под ногтем скорее всего – вирусная бородавка, однако, если есть отек и гиперемия, то более вероятна бактериальная инфекция, причиной которой могла стать колющая травма или маникюр.
Могут появиться вирусные бородавки в полости рта. Это безболезненные цвета слизистой оболочки или белесоватого мягкие образования на ножке (папилломы), обнаруживаемые визуально. В половине известных случаев вирусные бородавки в полости рта были расположены на языке. Другая излюбленная локализация – небная, реже папилломы обнаруживаются на внутренней поверхности щеки, на дне полости рта или на деснах. Если случайно прикусить бородавку, она кровоточит.
Аногенитальные вирусные кондиломы (остроконечные бородавки) появляются у людей, которые живут половой жизнью. Распространяются при всех видах сексуальных контактов, безболезненны, часто обнаруживаются во время осмотров по другому поводу, поскольку единичные образования в труднодоступных местах могут долго находится там незамеченными.
Вирусные бородавки у детей и подростков обычно относятся к разновидностям вульгарных. В этом возрасте они часто появляются на тонкой коже рук, встречается папилломатоз полости рта, появляются ладонно-подошвенные бородавки, образования на лице. Их иногда достаточно много. Родители часто связывают появление разрастаний с перенесенными накануне ОРВИ, гриппом, ангиной, то есть – временным снижением иммунитета. В большинстве случаев у детей и молодых людей вирусные бородавки точно также неожиданно исчезают, как и появились.
Осложнения и последствия
Чаще всего такие разрастания чешутся, а непроизвольное почесывание может вызвать повреждение и кровотечение. Ладонно-подошвенные разрастания могут вызывать дискомфорт и боль. Образование под ногтем – его отслоение от своего ложа (онихолизис). Иногда, правда в редких случаях, при повреждении бородавки присоединяется другая инфекция – микоз или бактериальная.
Крупные скопления генитальных бородавок могут перекрыть родовые пути у женщины.
Также достаточно редко при постоянном травмировании образования возможно злокачественное перерождение кератиноцитов. [9]
Диагностика вирусной бородавки
Вирусная бородавка имеет достаточно характерный вид и при ее расположении на видимых поверхностях диагностическое заключение делается на основании анамнестических данных и внешнего осмотра.
При обнаружении атипичных наростов выполняется соскоб, биопсия и анализы биологического материала для подтверждения наличия фрагментов ДНК папилломавируса методом полимеразной цепной реакции.
Инструментальная диагностика не используется, разве что для дифференциации диагноза (дерматоскопия), взятия биоптатов из недоступных мест, например, кольпоскопия, или для оценки общего состояния больного по выбору врача.
Дифференциальная диагностика
Дифференциальная диагностика проводится с другими заболеваниями эпидермиса – сифилисом, новообразованиями, смешанными инфекциями кожи, фиброзными полипами, гиперпластическими изменениями, вызванными хроническими соматическими заболеваниями.
К кому обратиться?
Лечение вирусной бородавки
Средства от папиломавирусной инфекции и бородавок должен назначать врач после обследования больного и установления происхождения разрастаний на коже. Самостоятельно выводить бородавки не следует, поскольку при наличии любого новообразования имеется вероятность злокачественного перерождения. [10]
В настоящее время предпочтение отдается консервативным методам лечения вирусных бородавок.
Например, при лечении различных видов бородавок на тонкой и толстой коже применяется местное лечение посредством втирания в образования мазей с антимитотическими, противовирусными, кератолитическими, едкими компонентами. [11]
В зависимости от величины, локализации и количества разрастаний, индивидуальной чувствительности пациента врач может назначить разнообразные мази от вирусных бородавок.
Фторурациловая мазь 5% (крем). Ее активный ингредиент фторурацил является цитостатиком, который угнетает ферментативную активность тимидилатсинтетазы, катализирующей процесс клеточного деления. При нанесении мази на бородавку нарушается последовательность клеточной пролиферации в наросте посредством блокирования синтеза вирусной ДНК. Активные метаболиты накапливаются в тканях бородавки, блокируют клеточное деление в наростах, в результате чего они исчезают. Средство также эффективно предупреждает возникновение рецидивов и малигнизации.
Препарат очень токсичен, поэтому даже при местном применении нужно четко придерживаться врачебных назначений. Он категорически противопоказан беременным и кормящим женщинам. Даже наружное применение может вызвать слабость, головокружение, диспепсические расстройства, анорексию, нарушения работы сердца. Облысение от местного непродолжительного применения крема маловероятно, а вот от солнечного света места нанесения нужно защищать. Препарат относится к рецептурным средствам.
При вирусных бородавках крем наносят шпателем (ватной палочкой) тонким слоем непосредственно на новообразование перед сном ежедневно в течение семи дней. По другой более щадящей схеме мазь можно применять раз в неделю на протяжении десяти недель. В любом случае нужно периодически счищать отмершие частички бородавки.
Для лечения остроконечных кондилом генитальной или анальной локализации мазь наносят непосредственно на разрастания либо вводят интравагинально тампоны, пропитанные мазью.
Колхаминовая мазь 0,5%. Ее главный противоопухолевый компонент колхамин, алкалоид растительного происхождения. Обладает цитостатической активностью. В состав мази входит еще тимол – антисептик и консервант, а также – синтомицин, компонент с антибактериальной активностью широкого спектра действия. Противопоказания и меры предосторожности при применении мази аналогичны предыдущей. На слизистые оболочки Колхаминовую мазь наносить не рекомендуется, она содержит также этиловый спирт.
Мазь наносят в течение 7-10 дней на кожные наросты шпателем раз в день, прикрывают марлей и заклеивают пластырем. Перевязки делают ежедневно, одновременно устраняя некротизировавшие частички бородавки.
При использовании мазей с антимитотической активностью рекомендуется периодически контролировать состав крови, поскольку они могут вызвать лейкопению.
Мазь Виферон. Это средство является стимулятором местного иммунитета, угнетает транскрипцию вирусной ДНК и за счет этого действия препятствует размножению вирусов, помогая организму справиться с бородавками любой локализации. Токоферола ацетат, входящий в состав мази, благодаря способности стабилизировать клеточные мембраны и связывать свободные радикалы, увеличивает эффективность интерферона в разы.
Мазью обрабатывают пораженную кожу и слизистые оболочки каждые 12 часов, то есть дважды в сутки. Подходит для длительного применения. Мазь наносят тонким слоем с помощью шпателя, дают впитаться и подсохнуть. Снимать остатки мази не нужно.
Оксолиновая мазь 0,25% также обладает противовирусной активностью, она производит щадящее действие, что позволяет применять ее при бородавках любой локализации, даже на нежной коже лица и слизистых оболочках. Однако эффективность ее подвергают сомнениям многие специалисты. Мазь наносят на наросты и кожу вокруг них от двух до трех раз в сутки. Процесс лечения длительный – от двух недель до двух месяцев.
Противопоказаний данные антивирусные мази практически не имеют, кроме гиперчувствительности. Реакции обычно ограничиваются ощущением жжения в месте нанесения. Считается, что их можно использовать беременным женщинам и детям любого возраста.
Салициловая мазь: для более нежной кожи – 2%, для более грубой (на подошвах) – 5%. Средство работает за счет кератолитических (отшелушивающих) свойств салициловой кислоты. Не рекомендуется применять беременным и кормящим женщинам и детям до двенадцатилетнего возраста. Мазь может вызвать ожоги, поэтому пользоваться ею нужно осторожно.
Выведение бородавок проводят следующим образом. Конечность, на которой имеются бородавки, распаривают в горячей ванночке. Особенно это касается ладонно-подошвенных запущенных наростов или крупных сухих бородавок. Высушивают и наносят шпателем небольшой слой салициловой мази. Небольшие образования на тонкой коже просто намазывают мазью, не распаривая.
Накладывают марлевую повязку. Примерно через 12 часов снимают повязку и аккуратно счищают верхний отшелушенный слой бородавки, затем снова накладывают мазь и накрывают повязкой (можно под лейкопластырь) на следующие 12 часов.
Процесс удаления бородавок, особенно больших, достаточно длителен, примерно месяц, и требует приложения ежедневных усилий.
Для ускорения процесса можно сочетать применение 5%-ной салициловой мази с теброфеновой (3%-ной). Схема лечения та же самая, только сначала на бородавку наносят отшелушивающую салициловую мазь, затем, подождав примерно четверть часа, наверх – теброфеновую, обладающую противовирусной активностью. Самостоятельно ее применяют для удаления вирусных бородавок у детей.
Третиноин крем 0,05% на основе ретиноидов используют для устранения бородавок на лице. Перед обработкой участок кожи с бородавками тщательно моют с мылом, хорошо высушивают, затем наносят на каждую бородавку горошинку крема. Делается процедура ежедневно перед сном. Выходя на улицу, защищайте обработанную кожу от попадания прямых солнечных лучей. Вообще эту меру предосторожности следует соблюдать всегда, даже если ее не указали в инструкции.
Для удаления вирусных бородавок применяются не только мази, но и растворы едких веществ: солкодерм (азотная, уксусная, щавелевая, молочная кислота и меди тригидрат), бетадин (содержит йод), трихлоруксусная кислота, веррукацид. Замораживающий раствор криофарма. Деструктивное действие растворов является более эффективным, однако, ожоги и рубцы при неосторожном их использовании также более вероятны.
Существуют пластыри и карандаши для лечения бородавок, используется фонофорез с интерфероном.
В медицинском учреждении для лечения крупных бородавок применяются инъекции блеомицина сульфата. Это препарат с выраженной цитостатической активностью. Инъекции делаются непосредственно в бородавку. Часто достаточно одной процедуры, иногда приходится сделать несколько уколов с интервалами в три-четыре недели. Цитостатики очень токсичные препараты, даже местное их применение может привести к появлению ряда осложнений. Поэтому возможность данного лечения, эффективность которого высока (оценивается в 92%), нужно обсудить с лечащим врачом.
При лечении вирусных бородавок применяют также средства системного действия, повышающие иммунитет организма, например, витаминно-минеральные комплексы, Иммунал, Эхинацея-Ратиофарм, Иммуноплюс.
Народное лечение
Вирусные бородавки вызывали физический и моральный дискомфорт у людей во все времена. Поэтому существует немало народных средств для их удаления. Мнения об их эффективности сильно разняться, тем не менее, многие очень быстро избавляются от наростов.
В основном применяется лечение травами. Правда, следует учесть, что травки-муравки, способные устранить бородавки, ядовиты. Поэтому лечение следует проводить под контролем врача-фитотерапевта и соблюдать все рекомендуемые предосторожности.
Пожалуй, самым известным и простым средством для выведения бородавок является свежий сок чистотела. Летом нужно сорвать веточку растения, на срезе выступит ярко-желая жидкость. Ею смазывают бородавку. Такое лечение нужно проводить ежедневно, однако, оно возможно только летом и в местах непосредственного доступа к растению, например, на даче или в сельской местности.
Можно выжать сок из чистотела и развести его с небольшим количеством спирта в качестве консерванта. Таким раствором также можно смазывать наросты на коже.
Яблочный и обычный уксус обладают не только отшелушивающими свойствами, но и вируцидными.
Еще более эффективна уксусная эссенция. Ею можно выжечь бородавку за одно применение, однако, следует быть очень осторожными. Кожу вокруг нужно смазать вазелином и капнуть эссенцию строго на новообразование. Оно побелеет, разрыхлиться, затем съежиться, потемнеет и отпадет.
Многие утверждают, что если заклеивать бородавку обычным лейкопластырем, то она также исчезнет.
В народной медицине для борьбы с бородавками используют такую мазь: две части зеленых грецких орехов, тщательно измельченных, растирают с одной частью керосина. Настаивают месяц, отжимают образовавшуюся жидкость. Ею регулярно не менее двух раз в день смазывают бородавки. Они должны пройти примерно через неделю.
Также делаются ежедневные аппликации чесночной кашицы, которую накладывают на наросты под повязку перед сном.
Кроме того, употребление овощей и фруктов, свежевыжатых соков из них, витаминных чаев из шиповника, листьев и побегов малины и смородины, цитрусовых, проросших зерен гречихи, пшеницы и других злаковых поможет укрепить иммунитет, и бородавки самоустраняться.
Народные способы лечения помогли многим избавиться от кожных разрастаний, однако, прежде чем прибегать к такому лечению, необходимо убедиться, что у Вас вирусная бородавка, а не злокачественное новообразование.
Гомеопатия
Твердые ладонно-подошвенные бородавки, сухие и ороговевшие требуют назначения Сульфида сурьмы (Antimonium crudum). Этот препарат также может быть назначен и при разрастаниях другой локализации – в носоглотке, аногенитальной зоне.
При папилломатозе полости рта и горла назначают Азотнокислое серебро (Argentum nitricum); анальных кондиломах –
Коноплю (Cannabis), Можжевельник казацкий (Sabina); генитальных: мужчинам – чаще Плаун (Lycopodium), Красный сульфид ртути (Cinnabaris), женщинам – Можжевельник казацкий (Sabina), Гонорейный нозод (Medorrhinum).
При плоских юношеских бородавках показаны Чистотел (Chelidonium), Паслен (Dulcamara), Железо (Ferrum metallicum), мокнущих и зудящих –
Азотная кислота (Nitricum acidum), Туя (Thuja).
При лечении вирусных бородавок используется множество препаратов, правильное назначение должен сделать врач, который учтет не только их вид и локализацию, а многие другие симптомы и характеристики пациента, а также – определит необходимую дозировку. Тогда и лечение будет успешным и быстрым.
Удаление вирусных бородавок
Наиболее эффективным и быстрым методом является деструктивная терапия. К хирургическому удалению скальпелем вирусных бородавок обычно прибегают только в случаях атипичных образований, требующих гистологического исследования. [12]
Если происхождение нароста сомнений не вызывает, то рекомендуются радикальные методы устранения новообразований, не относящиеся к хирургическим вмешательствам.
Электрокоагуляция – удаление бородавок игольчатым электродом посредством воздействия токов высокой частоты, попросту – прижигание. Позволяет устранить несколько не слишком крупных наростов за один сеанс. Длительность процедуры 15-20 минут. На месте удаленных бородавок остаются суховатые корочки, отпадающие на вторые-третьи сутки после процедуры. Считается достаточно щадящим методом, применяется на лице и любых других доступных местах.
Криодеструкция (замораживание жидким азотом) – криозонд с насадкой необходимого диаметра прижимают плотно к новообразованию на период от одной до пяти минут. При необходимости, например, крупный размер нароста, удаление вирусной бородавки жидким азотом повторяют спустя неделю или десять дней после предыдущей процедуры. [13], [14]
Более современными методами являются удаление вирусных бородавок лазером, то есть их послойное выпаривание. Время проведения процедуры, как, собственно, и в других случаях, зависит от величины и количества бородавок. Можно избавиться от всех образований за один сеанс.
Другим современным методом является радиохирургическая деструкция с применением электромагнитных волн высокой мощности, вызывающих разрушение тканей в месте контакта с электродом радионожа. [15]
Два последних метода могут привести к образованию шрамов в местах устранения крупных бородавок.
После удаления пациенту назначают курс противовирусных препаратов для профилактики рецидива заболевания.
Ни один метод не гарантирует, что бородавки не появятся вновь. Во-первых, можно снова заразиться, во-вторых, инфицированными могли оказаться внешне здоровые окружающие ткани.
Профилактика
Наилучшим методом предупреждения инфицирования ВПЧ является укрепление иммунитета, тогда даже если бородавки и появятся, то будут единичными и через некоторое время исчезнут сами.
Здоровый образ жизни, полноценное питание, соблюдение общеизвестных санитарно-гигиенических норм – другой профилактики на сегодняшний день не существует.
Прогноз
С вирусом папилломы человека наш иммунитет справляется в большинстве случаев самостоятельно.
Если же бородавки не проходят и их количество увеличивается, то нужно обратиться к врачу с данной проблемой. Современная медицина хоть и не гарантирует полную эрадикацию вируса, но обладает обширным арсеналом средств оказания помощи в случаях заражения.

