Медицинский эксперт статьи
Новые публикации
Стентирование коронарных артерий: показания, техника проведения
Последняя редакция: 17.10.2021

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Количество случаев развития сердечно-сосудистых заболеваний растет с каждым годом, а вместе с ним корректируется и статистика летальных исходов, связанных с сердечной недостаточностью, инфарктом миокарда и прочими патологиями сердца. Все-таки речь идет об органе, обеспечивающем кровоснабжение всего человеческого организма, и сбои в его работе обязательно сказываются на состоянии других органов и систем. Но бывает так, что от недостатка питательных веществ страдает и само сердце. И причиной этому может стать сужение сосудов, питающих орган. Эффективных методов восстановить кровоснабжение сердца, улучшив проходимость пораженного сосуда, не так уж и много, и одним из них является коронарное стентирование.
Патогенез стеноза артерий
Сердце не зря сравнивают с насосом, ведь благодаря ему кровь получает возможность двигаться по сосудам. Ритмичные сокращения сердечной мышцы обеспечивают движение физиологической жидкости, которая содержит в себе необходимые для питания и дыхания органов вещества и кислород, а далее уже все зависит от состояния сосудов.
Кровеносные сосуды – это полые органы, ограниченные прочной и эластичной стенкой. В норме внутри артерий, вен и мелких капилляров ничего не должно мешать крови двигаться с задаваемой сердцем скоростью. А вот сужение просвета сосудов, образование на их стенках тромбов и холестериновых бляшек является препятствием для движения физиологической жидкости.
Такие препятствия тормозят ток крови, а от этого страдают органы, за кровоснабжение которых отвечал стенозированный сосуд, ведь они теперь не получают достаточного количества питательных веществ и кислорода, необходимого для нормальной жизнедеятельности.
Сравнивая сердце человека с насосом можно понять, что для осуществления своей важной функции этому органу также нужна энергия. А ее сердцу дает кровь, обеспечивая питание и дыхание миокарда. Кровь к сердцу в свою очередь подает сеть коронарных артерий, любые изменения в состоянии которых, включая стеноз сосудов, негативно сказываются на кровоснабжении и работоспособности сердца, провоцируя ишемию миокарда, сердечную недостаточность, инфаркт.
Какие же причины могут вызывать сужение просвета коронарных артерий? Наиболее распространенной причиной подобного состояния врачи считают атеросклероз сосудов, т.е. образование на внутреннем слое их стенок холестериновых отложений, которые постепенно увеличиваются, оставляя все меньше свободного места для крови.
Другими распространенными причинами считаются закупорка коронарных артерий тромбами (тромбоз) или спазм сосудов сердца вследствие заболеваний ЖКТ, инфекционно-аллергических патологий, ревматоидных и сифилитических поражений.
Факторами риска подобных проблем считаются гиподинамия (малоподвижный образ жизни), лишний вес (ожирение), вредные привычки (например, курение), возраст старше 50 лет, частые стрессы, прием отдельных лекарственных препаратов, наследственная предрасположенность и национальные особенности.
Появление очагов патологического сужения сосудов, в лечении которого и практикуется коронарное стентирование, могут вызывать некоторые заболевания, помимо вышеописанных. К ним относят болезни обмена веществ, эндокринные заболевания, болезни крови и сосудов (например, васкулит), интоксикации организма, артериальная гипертензия, анемия, врожденные пороки развития сердца и сосудов (например, медленно прогрессирующий порок сердца с преобладанием стеноза).
Поскольку наше сердце делится на две части, к желудочкам которых подведены кровеносные сосуды, врачи различают стеноз ствола левой и правой коронарной артерии. В первом случае под удар попадают практически все орган человека, ведь левый сердечный желудочек обеспечивает кровью большой круг кровообращения. Самой распространенной причиной стеноза левой артерии сердца считается атеросклероз, при котором происходит постепенное уменьшение просвета сосуда.
Если речь идет о том, что полость артерии занимает менее 30 % от первоначального просвета, говорят о критическом стенозе, который чреват остановкой сердца или развитием инфаркта миокарда.
При стенозе правой сердечной артерии страдает в первую очередь сам орган, поскольку нарушается кровоснабжение синусового узла, что приводит к сбоям ритма сердца.
В некоторых случаях врачи диагностируют одновременно сужение правой и левой коронарной артерии (так называемый тандемный стеноз). Если при одностороннем стенозе срабатывал компенсаторный механизм и основную часть работы на себя брал неповрежденный желудочек, то при тандемном сужении такое невозможно. Спасти человеку жизнь в этом случае поможет лишь хирургическое лечение, более щадящим вариантом которого считается стентирование.
Концепция лечения сужений сосудов путем расширения стенозированных участкой артерий при помощи специального каркаса была предложена более полвека назад американским радиологом Чарльзом Доттером, но первая удачная операция была проведена лишь спустя год после его смерти. Но доказательная база эффективности стентирования была получена лишь спустя 7 лет после первого опыта. Теперь этот метод помогает спасти жизнь многим пациентам, не прибегая к травматичной полостной операции.
Показания
Обычно при заболеваниях сердца пациенты приходят к врачу с жалобами на боли за грудиной. Если этот симптом усиливается при физических нагрузках, специалист может заподозрить сужение коронарных артерий, в результате чего нарушается кровоснабжение сердца. При этом, чем меньше просвет сосуда, тем чаще человек будет испытывать дискомфорт в грудной клетке и тем более выраженными будут болевые ощущения.
Самое неприятное, что появление первых признаков стеноза не является свидетельством начала болезни, которая долгое время могла протекать скрыто. Дискомфорт при физических нагрузках возникает, когда просвет сосуда становится значительно меньше нормы и миокард начинает испытывать кислородное голодание в тот момент, когда от него требуется активная работа.
Симптомами, на которые также стоит обратить внимание являются одышка и приступы стенокардии (симптомокомплекс, включающий в себя: учащенное сердцебиение, боль в груди, гипергидроз, тошнота, ощущение недостатка кислорода, головокружение). Все перечисленные признаки могут указывать на стеноз коронарных сосудов
Нужно сказать, что данная патология вне зависимости от вызывающих ее причин имеет не очень хороший прогноз. Если речь идет об атеросклерозе коронарных сосудов, то консервативное лечение статинами, корректирующими уровень холестерина в крови, и препаратами, снижающими потребность миокарда в кислороде, назначается лишь на начальных стадиях заболевания, когда человек фактически ни на что не жалуется. При появлении симптомов стеноза традиционое лечение может не давать результатов, и тогда врачи прибегают к оперативному вмешательству.
Сильное сужение сосудов вызывает появление приступов стенокардии, и чем больше сосудов поражено, тем явнее проявляется болезнь. Приступы стенокардии обычно удается купировать лекарственными препаратами, но если улучшение не наступает, значит, нет иного выхода, как прибегнуть к коронарному шунтированию или менее травматичному стентированию.
Коронарное шунтирование – это создание обходного пути для тока крови, если кровеносный сосуд сужается настолько, что уже не может покрывать потребности миокарда. Для проведения такой операции требуется вскрытие грудины и все манипуляции проводятся на открытом сердце, что считается очень опасным.
В то же время, если более безопасная малоинвазивная операция, называемая стентированием, для которой не требуется больших разрезов и длительного восстановительного периода. Неудивительно, что к последней врачи прибегают в последнее время намного чаще.
При этом стентирование может с успехом проводиться как при одиночном стенозе, так и при сужении нескольких артерий.
При сужении сосудов более, чем на 70%, или полном перекрытии кровотока (окклюзии) велик риск развития острого инфаркта миокарда. Если симптомы указывают на предынфарктное состояние, а обследование пациента говорит об острой гипоксии тканей, связанной с нарушением кровотока в коронарных сосудах, врач может направить пациента на операцию по восстановлению проходимости артерий, одной из которых и является артериальное стентирование.
Операция коронарного стентирования также может быть проведена во время лечения инфаркта или в постинфарктном периоде, когда человеку оказана неотложная помощь, и деятельность сердца восстановлена, т.е. состояние пациента можно назвать стабильным.
Стентирование после инфаркта назначают в первые часы после приступа (максимум 6 часов), иначе особой пользы такая операция не принесет. Лучше всего, если от появления первых симптомов инфаркта до начала оперативного вмешательства пройдет не более 2 часов. Такое лечение помогает предупредить сам приступ и уменьшить область ишемического некроза тканей миокарда, что даст возможность скорейшего восстановления и снизит риск рецидивов болезни.
Восстановление проходимости сосудов в течение 2-6 часов после инфаркта будет всего лишь профилактикой повторного приступа. Но это также немаловажно, ведь каждый последующий приступ протекает тяжелее и в любой момент может поставить точку на жизни пациента. К тому же, аортокоронарное стентирование помогает восстановить нормальное дыхание и питание сердечной мышцы, что дает ей силы быстрее восстановиться после повреждения, ведь нормальное кровоснабжение тканей ускоряет их регенерацию.
Операция стентирования сосудов при атеросклерозе может выполняться как в качестве профилактики сердечной недостаточности и ишемии миокарда, так и в лечебных целях. Так при хронических формах ИБС, когда сосуды наполовину перекрыты холестериновыми отложениями, стентирование может помочь сохранить здоровые ткани сердца и продлить жизнь пациента.
Коронарное стентирование назначается и в случае часто повторяющихся приступов стенокардии при малейших физических нагрузках, что говорить о нарушении проходимости коронарных сосудов. Но нужно понимать, что тяжелые случаи ишемической болезни сердца (нестабильная или декомпенсированная стенокардия напряжения) таким путем излечить нельзя. Операция лишь облегчает состояние пациента и улучшает прогноз болезни.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Подготовка
Любая операция, даже самая малотравматичная, считается серьезным вмешательством в работу организма, а что уж говорить про операции на сердце, которые считаются потенциально опасными для жизни человека. Понятно, что у кардиохирурга должны быть веские основания для проведения подобных манипуляций. Одного желания пациента недостаточно.
Вначале больного должен осмотреть врач-кардиолог. После физикального осмотра, изучения анамнеза и жалоб пациента, аускультации (выслушивания) средца, измерения ЧСС и артериального давления при подозрении на стеноз коронарных артерий врач может назначить следующие исследования:
- общий и биохимический анализ крови,
- ЭКГ и ЭхоКГ– исследование активности сердца путем регистрации проходящих через него электрических импульсов (в покое и с нагрузкой),
- рентгенография или УЗИ грудной клетки, которые позволяют зафиксировать расположение сердца и сосудов, их размеры и изменения формы,
Но наиболее информативным в этом случае является исследование, названное коронарографией (коронарная ангиография), подразумевающая исследование просвета сосудов, питающих миокард сердца, с определением степени тяжести ишемической болезни сердца. Именно это диагностическое исследование позволяет оценить целесообразность проведения операции на сердце и выбрать соответствующую методику, а также определиться с участками, на которых будут устанавливаться стенты.
Если состояние пациента позволяет врач назначает плановую операцию и рассказывает, как к ней правильно подготовиться. Подготовка к операции подразумевает:
- Отказ от приема некоторых лекарственных препаратов:
- нестероидные противовоспалительные средства и антикоагулянты (варфарин и др.), влияющие на свертываемость крови, нежелательно принимать в течение недели до операции (или хотя бы пару дней),
- за пару дней до операции нужно будет отказаться от приема сахароснижающих лекарств или изменить время их приема (эти вопросы нужно обсудить с эндокринологом),
- при ишемии сердца и сердечной недостаточности пациенты должны регулярно принимать препараты на основе аспирина, менять режим их приема не нужно. Мало того, за 3 дня до операции пациенту может быть назначен прием антитромботических средств (например, клопидогреля). Реже его вводят в высоких дозах непосредственно в предоперационной, что чревато проблемами со стороны желудка.
- С вечера накануне операции употреблять пищу не запрещено, но это должен быть легкий ужин. После 12 часов ночи требуется полный отказ от приема пищи и жидкости. Операция проводится на пустой желудок.
- Перед процедурой коронарного стентирования желательно принять душ с использование антибактериальных средств и сбрить растительность в области паха (обычно стент вводится на участке бедренной артерии в районе таза, ведь доступ через паховую область считается более надежным и безопасным, чем прокол крупной артерии на руке).
В тяжелых случаях при развитии острой коронарной недостаточности и инфаркте миокарда, когда нет времени на полноценное обследование и подготовку к операции, у пациента просто берут необходимые анализы и приступают к срочной операции, во время которой кардиохирург и принимает решение о стентировании или шунтировании сосудов.
Техника проведения стентирования коронарных артерий
Важнейшим диагностическим методом, позволяющим не просто выявить факт стеноза, но также определить точные размеры и расположение пораженного участка, является коронография. Это вариант рентгеновского исследования сосудов при помощи контраста, позволяющего визуализировать любые изменения в строении артерий сердца. Снимки делают с разных ракурсов и архивируют на экране компьютера, чтобы врачу было легче сориентироваться во время проведения операции, ведь человеческий глаз не способен видеть то, что происходит внутри организма.
Коронарное стентирование, в отличие от шунтирования, проводится без крупных разрезов тканей организма и подразумевает чрезкожное введение тонкой трубки, по которой и подаются к месту операции все необходимые инструменты (как при эндоскопии). Получается, что кардиохирург работает вслепую и не может видеть результат своей работы. Именно поэтому подобные операции проводятся под контролем рентгенографии или УЗИ.
В идеале при потоковых операциях диагностическое исследование должно проводиться накануне процедуры, но в тяжелых случаях, требующих неотложной помощи коронография и коронарное стентирование могут осуществляться одновременно. Таким образом, врачам не приходится тратить драгоценное время на диагностику и в то же время они получают возможность активно отслеживать ход операции.
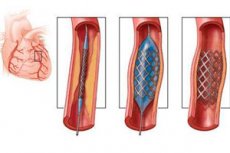
Суть операции коронарного стентирования заключается в том, чтобы расширить стенозированный сосуд при помощи специального гибкого металлического каркаса, напоминающего сетку. Стент вводится в сложенном виде, но на месте сужения артерии расширяется и далее остается в расправленным внутри сосуда, препятствуя дальнейшему сужению просвета.
Для введения стента требуется сделать прокол в крупной артерии, проходящей в области паха или руки. Обезболивание осуществляется посредством местной анестезии, но могут также дополнительно вводиться седативные (все же пациент остается в сознании и может видеть манипуляции хирурга, поэтому такая подготовка не помещает) и обезболивающие средства. Сначала место прокола обрабатывают антисептиком, затем вводят анестетик. Обычно используют новокаин или лидокаин.
Во время операции проводится постоянный мониторинг работы сердца посредством ЭКГ, для чего на верхние и нижние конечности больного устанавливают электроды.
Чаще всего прокол делают в бедренной артерии, что более удобно и позволяет избежать различных осложнений. В месте прокола в артерию вводят пластиковую трубку, называемую интродьюсером, которая будет своеобразным туннелем для подачи инструментов к месту поражения сосуда. Внутрь интродьюсера вставляют еще одну гибкую трубку (катетер), которую продвигают к месту стеноза, и уже по этой трубке подается сложенный стент.
При проведении одновременно коронографии и стентирования до подачи стента в катетер вводят препараты йода, которые используются в качестве контраста, улавливаемого рентгеновскими лучами. Информация выводится на монитор компьютера. Это позволяет контролировать расположение катетера и подвести его точно к месту стеноза сосуда.
После того, как катетер будет установлен, в него вводят стент. Внутрь стента предварительно помещают сдутый специальный баллон, применяемый для проведения ангиопластики. Еще до начала разработок в области стентирования расширение стенозированных сосудов проводили посредством баллонной ангиопластики, когда спущенный баллон вводился в сосуд, а затем путем его раздувания восстанавливали проходимость артерии. Правда, подобная операция оказывалась эффективной обычно в течение полугода, после чего диагностировали рестеноз, т.е. повторное сужение просвета сосуда.
Коронарная ангиопластика со стентированием позволяет снизить риск подобного осложнения, ведь необходимые в этом случае повторные операции человек может и не пережить. Спущенный баллон помещают внутрь стента. Продвинув его на место сужения сосуда баллон раздувают, соответственно расправляется и стент, который после удаления баллона и трубок остается внутри артерии, не позволяя ей сужаться.
Во время процедуры пациент может общаться с врачом, выполнять его указания и сообщать о неприятных ощущениях. Обычно дискомфорт в груди появляется во время приближения к стенозированному участку, что является вариантом нормы. Когда баллон начинают раздувать и стент вдавливается в стенки сосуда, пациент может испытывать боль, связанную с нарушением кровотока (тот же приступ стенокардии). Немного уменьшить неприятные ощущения можно задержав дыхание, о чем может попросить и врач.
В настоящее время врачи с успехом проводят стентирование левой и правой коронарной артерии, а также лечение тандемов и множественных стенозов. При этом эффективность подобных операций намного выше, чем у баллонной ангиопластики или аортокоронарного шунтирования. Меньше всего осложнений возникает при использовании стентов с лекарственным покрытием.
Противопоказания к проведению
Коронарное стентирование – это операция, помогающая спасти жизнь человека при угрожающих патологиях. А поскольку тяжелее смерти последствий быть уже не может, то и абсолютных противопоказаний к проведению процедуры не существует. Особенно если стентирование показано при инфаркте миокарда. Серьезные проблемы могут возникнуть лишь в том случае, если нет возможности провести антитромбоцитарное лечение, ведь риск образования тромбов после операции увеличивается.
У процедуры есть некоторые относительные противопоказания, которые являются факторами риска развития осложнений после или во время операции. При этом некоторые нарушения могут носить временный характер, и после успешного их лечения операция становится возможной. К таким нарушениям относятся:
- лихорадочное состояние, высокая температура тела,
- инфекционные заболевания в активной стадии,
- желудочно-кишечные кровотечения,
- остра форма инсульта,
- тяжелое нервно-психическое состояние, при котором невозможен контакт пациента с врачом,
- отравление сердечными гликозидами,
- тяжело протекающая анемия и т.д.
В этом случае рекомендовано по возможности отсрочить дату операции, пока состояние больного стабилизируется. Но есть и другая часть заболеваний, которая может повлиять на исход операции:
- тяжелая острая и хроническая почечная недостаточность,
- недостаточность функции дыхания,
- патологии крови, при которых нарушена ее свертываемость,
- непереносимость контраста, применяемого для коронографии,
- артериальная гипертензия, не поддающаяся коррекции,
- серьезные нарушения электролитного обмена,
- сердечная недостаточность в стадии декомпенсации,
- сахарный диабет,
- отек легких,
- сопутствующее заболевание, которое может иметь осложнения после проведения коронографии,
- воспаление внутренней оболочки сердца и его клапанов (эндокардит).
В этих случаях решение о проведении операции решает лечащий врач, который вносит определенные коррективы в ход проведения процедуры с учетом возможных осложнений (например, исследование сосудов проводят без контраста или используют вместо йода другие вещества с подобными свойствами).
Еще одним препятствием к проведению операции считается нежелание пациента проходить дальнейшее лечение, если таковое потребуется. Все-таки стентирование сосудов сердца – это серьезное вмешательство, требующее от хирурга затраты энергии, нервов, сил, поэтому если пациенту в настоящий момент не грозит смертельная опасность, а о своем будущем он не желает заботиться, должен ли об этом переживать врач? Ведь в это же самое время хирург может оказывать помощь больному, которому серьезно она нужна.
Уход после процедуры
После окончания операции, которая обычно занимает порядка 1-2 часов, пациента переводят в обделение интенсивной терапии. При этом интродьюсер еще какое-то время остается в артерии. В течение нескольких часов после процедуры у пациента постоянно контролируют показатели крови, артериального давления, работу сердца, следят за местом введения катетера. Если все нормально, трубку удаляют, а на место прокола накладывается давящая повязка. Никаких швов при этом делать не приходится, небольшая ранка обычно затягивается в течение нескольких дней.
Принимать пищу и воду пациент может уже сразу после окончания операции. Это никак не отразится на его состоянии. Проведение коронографии при коронарном стентировании подразумевает введение контрастного вещества. Чтобы его поскорее вывести из организма рекомендуется употреблять минеральную воду в объеме не менее 1 литра.
Для введения стента, который будет в дальнейшем сохранять достаточный просвет сосуда, не требуется вскрытия грудины и больших разрезов на теле, которые заживают в течение длительного времени, ограничивая физическую активность пациента. Небольшой прокол не накладывает таких ограничений, и все же в день операции больному нельзя сгибать ногу.
На следующий день, после того, как пациента переведут в обычную палату, ему разрешат ходить и обслуживать себя. Но от активной физической деятельности, предусматривающей большую нагрузку на ноги и сосуды, какое-то время придется воздержаться.
Обычно спустя пару дней при нормальном самочувствии пациента выписывают домой. Восстановление организма у каждого происходит по-разному. Кому-то достаточно нескольких дней, а жизнь других налаживается спустя 3-4 месяца. В течение этого периода нужно избегать переутомления, переохлаждения или перегрева организма, придерживаться сбалансированного питания (желательно дробного), стараться меньше волноваться и избегать стрессовых ситуаций.
Если до операции пациенту были назначены какие-то препараты, врач может отменить это назначение, оставив лишь средства, снижающие вязкость крови и препятствующие образованию тромбов. Далее пациенту предстоит регулярное посещение кардиолога с проведением необходимых исследований: кардиограмма, нагрузочный тест, сдача анализов и т.д. Как будет проходить восстановление организма после операции, во многом зависит от выполнения пациентом рекомендаций врача.

