Причины и патогенез аденомы простаты
Последний просмотр: 01.06.2018

У нас строгие правила выбора источников, и мы размещаем ссылки только на авторитетные медицинские сайты, научно-исследовательские учреждения и, по возможности, на рецензируемые медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) — это кликабельные ссылки на эти исследования.
Если вы считаете, что какой-либо из наших материалов неточен, устарел или вызывает сомнения, пожалуйста, выберите его и нажмите Ctrl + Enter.
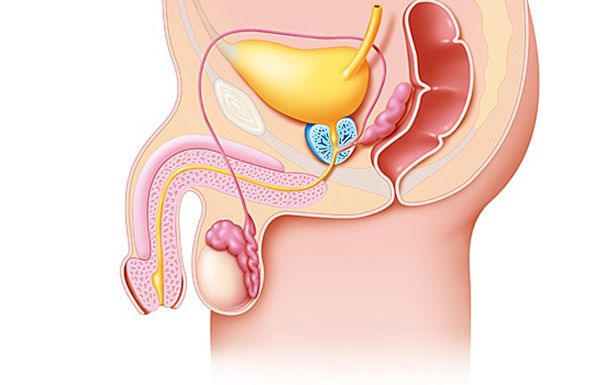
Понимание патогенеза аденомы простаты (предстательной железы) невозможно без учёта современных данных о её анатомии и морфологии. В основе современной теории развития аденомы простаты (предстательной железы) лежит зональная концепция строения простаты, согласно которой в предстательной железе выделяют несколько областей, которые отличаются гистологическими и функциональными характеристиками составляющих их клеточных элементов. Это периферическая, центральная и переходная (транзиторная) зоны, а также участок передней фибромускулярной стромы и препростатический сегмент.
В области семенного бугорка открываются выводные отверстия семявыносящих протоков. Стенка проксимальной части мочеиспускательного канала состоит из продольных гладкомышечных волокон. Препростатический (генитальный) сфинктер, образованный толстым слоем гладкомышечных волокон, окружает проксимальную часть мочеиспускательного канала от шейки мочевого пузыря до вершины семенного бугорка и препятствует возникновению ретроградной эякуляции.
Гистологические исследования показали, что рост аденомы простаты (предстательной железы) начинается в центральной и транзиторной зонах простаты. Транзиторная зона простаты состоит из двух отдельных желез, расположенных сразу за внутренним сфинктером мочевого пузыря. Выводные протоки этой зоны расположены на латеральной стенке мочеиспускательного канала около семенного бугорка. Проксимальной транзиторной зоны располагаются железы периуретральной зоны, они граничат с внутренним сфинктером мочевого пузыря и располагаются параллельно оси мочеиспускательного канала. Аденоматозные узлы могут развиваться как в транзиторной зоне, так и в парауретральной. Помимо узловой гиперплазии, с возрастом транзиторная зона имеет тенденцию к росту.
Важную роль в развитии симптомов аденомы простаты (предстательной железы) играет капсула простаты. Так, у собак капсула простаты развита слабо, и даже при выраженной гиперплазии симптомы болезни развиваются редко. Капсула передает давление увеличенной в объёме ткани предстательной железы на уретру, вызывая повышение уретрального сопротивления.
Понимание патогенеза аденомы простаты (предстательной железы) невозможно без учёта современных данных о её анатомии и морфологии. В основе современной теории развития аденомы простаты (предстательной железы) лежит зональная концепция строения простаты, согласно которой в предстательной железе выделяют несколько областей, которые отличаются гистологическими и функциональными характеристиками составляющих их клеточных элементов. Это периферическая, центральная и переходная (транзиторная) зоны, а также участок передней фибромускулярной стромы и препростатический сегмент.
В области семенного бугорка открываются выводные отверстия семявыносящих протоков. Стенка проксимальной части мочеиспускательного канала состоит из продольных гладкомышечных волокон. Препростатический (генитальный) сфинктер, образованный толстым слоем гладкомышечных волокон, окружает проксимальную часть мочеиспускательного канала от шейки мочевого пузыря до вершины семенного бугорка и препятствует возникновению ретроградной эякуляции.
Гистологические исследования показали, что рост аденомы простаты (предстательной железы) начинается в центральной и транзиторной зонах простаты. Транзиторная зона простаты состоит из двух отдельных желез, расположенных сразу за внутренним сфинктером мочевого пузыря. Выводные протоки этой зоны расположены на латеральной стенке мочеиспускательного канала около семенного бугорка. Проксимальной транзиторной зоны располагаются железы периуретральной зоны, они граничат с внутренним сфинктером мочевого пузыря и располагаются параллельно оси мочеиспускательного канала. Аденоматозные узлы могут развиваться как в транзиторной зоне, так и в парауретральной. Помимо узловой гиперплазии, с возрастом транзиторная зона имеет тенденцию к росту.
Важную роль в развитии симптомов аденомы простаты (предстательной железы) играет капсула простаты. Так, у собак капсула простаты развита слабо, и даже при выраженной гиперплазии симптомы болезни развиваются редко. Капсула передает давление увеличенной в объёме ткани предстательной железы на уретру, вызывая повышение уретрального сопротивления.
Аденома простаты (предстательной железы): патофизиологиология
Удлинение и деформация простатической части мочеиспускательного канала до 4-6 см и более происходит преимущественно за счёт участка задней стенки, расположенного выше семенного бугорка. Шейка мочевого пузыря приподнимается и деформируется, просвет её становится щелевидным. В результате увеличивается естественная кривизна мочеиспускательного канала, а при неравномерном развитии боковых долей происходит также искривление мочеиспускательного канала в поперечном направлении, вследствие чего она может принять зигзагообразный вид. Зияние просвета шейки мочевого пузыря в результате несостоятельности уретрально-сфинктерного механизма при компенсации детрузора клинически проявляется недержанием мочи.
Мочевой пузырь также претерпевает глубокие изменения. Его реакция на развитие обструкции проходит три стадии: раздражимости, компенсации и декомпенсации. На первом этапе возникновения инфравезикальной обструкции мочевой пузырь реагирует усилением сокращений детрузора. позволяющим временно сохранить функциональный баланс и обеспечить полную эвакуацию мочи. Дальнейшее развитие обструкции приводит к компенсаторной гипертрофии стенки мочевого пузыря, которая может достигать в толщину 2-3 см. При этом она может приобрести трабекулярный вид из-за утолщённых и выбухающих мышечных пучков.
Начальная стадия развития трабекулярности морфологически характеризуется гипертрофией гладкомышечных клеток. Прогрессирование процесса ведёт к разобщению гипертрофированных мышечных элементов и заполнению пространств между ними соединительной тканью. Между трабекулами образуются углубления, называемые ложными дивертикулами, стенки которых постепенно истончаются от повышенного внутрипузырного давления. Такие дивертикулы часто бывают множественными, иногда достигают значительных размеров.
Эластические свойства детрузора определяет наличие коллагена, которое в его гладкомышечной ткани составляет 52% от общего количества протеина. По мере истощения компенсаторных возможностей и нарастания атрофии происходит истончение стенок мочевого пузыря. Детрузор теряет способность к сокращению и растягивается, вследствие чего значительно увеличивается ёмкость мочевого пузыря, достигая 1 л и более. Сопутствующие воспалительные и трофические изменения приводят к выраженному склерозированию мышечного слоя пузырной стенки и уменьшению содержания коллагена. Содержание соединительной ткани становится равным или превышает содержание мышечных элементов.
Степень восстановления нормальной структуры стенки мочевого пузыря зависит от длительности существования препятствия к оттоку мочи. В результате длительной обструкции развиваются необратимые морфологические изменения, которые приводят к выраженным функциональным нарушениям мочевого пузыря и их нельзя устранить даже при оперативном лечении. Выраженная инфравезикальной обструкции приводит к повышению давления в мочевом пузыре, нарушению оттока мочи из почек и возникновению пузырно-мочеточникового и почечных рефлюксов, а также пиелонефрита. Мочеточники расширяются, удлиняются, становятся извилистыми, развивается уретерогидронефроз и хроническая почечная недостаточность. Патогенез изменений в почках и верхних мочевыводящих путях у больных аденомой простаты сложен и зависит от многих факторов: возрастных изменений, сопутствующих заболеваний, влияющих на их функциональную способность, развития обструктивной уропатии.
На первом этапе развития обструктивной уропатии сохранность форникального аппарата чашечек и целостность эпителия собирательных трубочек сосочков препятствуют возникновению лоханочно-почечных рефлюксов и проникновению инфекции в паренхиму почки восходящим путем. По мере развития уретерогидронефроза происходит структурная деформация сводов чашечек, что создает благоприятные условия для возникновения лоханочно-тубулярных, а в дальнейшем лоханочно-венозных и лоханочно-лимфатических рефлюксов.
В результате повышения внутрилоханочного давления и лоханочно-почечных рефлюксов значительно нарушается гемодинамика почки с последующим развитием структурных изменений внутриорганных артерий в виде их облитерации и диффузного стенозирования. Гемодинамические нарушения приводят к серьёзным метаболическим сдвигам и выраженной ишемии почечной ткани. Вследствие обструктивной уропатии происходит нарастающее ухудшение всех показателей функционального состояния почек. Характерная особенность этого процесса - раннее нарушение концентрационной способности почек что в первую очередь проявляется резким снижением реабсорбции ионов Na и увеличением их экскреции с мочой. Нарушение функции почек при аденоме простаты I стадии наблюдают у 18% больных. Во II стадии хронической почечной недостаточности осложняет течение заболевания у 74%, причем у 11% из них отмечают терминальную стадию. Хроническую почечную недостаточность выявляют у всех больных аденомой простаты III стадии, причем интермиттирующую стадию наблюдают у 63%. а терминальную - у 25% обследованных.
Инфекция мочевых путей имеет принципиальное значение в патогенезе почечных нарушении при аденоме простаты и значительно осложняет течение заболевания. Пиелонефрит и почечная недостаточность составляют до 40% в структуре причин смерти больных аденомой простаты. Хронический пиелонефрит у больных аденомой простаты наблюдают в 50-90% случаев.
Воспаление бактериального происхождения протекает главным образом в интерстициальной перитубулярной ткани. В патогенезе вторичного пиелонефрита при аденоме простаты основную роль играют уростаз. развитие пузырно-мочеточниковых и лоханочно-почечных рефлюксов. Инфекция попадает в почку восходящим путем из мочевого пузыря. Инфекция мочевых путей сопутствует большинству случаев аденомы простаты. Хронический цистит наблюдали у 57-61% амбулаторных и 85-92% стационарных больных. В связи с этим патогенез хронического пиелонефрита у больных аденомой простаты можно представить так: инфравезикальная обструкция → дисфункция мочевого пузыря → цистит → несостоятельность пузырно-мочеточниковых соустьев → пузырно-мочеточниковый рефлюкс → хронический пиелонефрит.
Большое значение в формировании клинической картины при аденоме простаты играет наличие сопутствующего воспалительного процесса в простате. Частота хронического простатита при аденоме простаты по лабораторным, операционным и секционным данным составляет 73, 55,5 и 70% соответственно. Венозный стаз, компрессия выводных протоков ацинусов гиперплазированной тканью железы и её отёчность - предпосылки к развитию хронического воспаления. При морфологическом исследовании операционного материала установлено, что в большинстве наблюдений воспалительный процесс локализовался на периферии железы. Сопутствующий хронический простатит клинически может проявляться дизурией, что требует дифференциальной диагностики с нарушениями мочеиспускания, обусловленными собственно аденомой простаты. Его наличие также ведет к росту числа ранних и поздних послеоперационных осложнений, в связи с чем нужны мероприятия по выявлению и санации хронического простатита на этапе консервативного лечения или подготовки к операции.
Камни мочевого пузыря при аденоме образуются вторично вследствие нарушения опорожнения мочевого пузыря. Их выявляют у 11,7-12,8% больных. обычно они имеют правильную округлую форму, могут быть одиночными или множественными, а по химическому составу это ураты или фосфаты. Камни почек сопутствуют аденоме простаты в 3,6-6,0% случаев.
Частое осложнение аденомы простаты полная острая задержка мочеиспускания, которая может развиться при любой стадии заболевания. В одних случаях это кульминация обструктивного процесса в сочетании с декомпенсацией сократительной способности детрузора, а в других она развивается внезапно на фоне умеренно выраженных симптомов нарушения мочеиспускания. Нередко это первое клиническое проявление аденомы простаты. По данным литературы, это осложнение наблюдают у 10-50% больных, чаше всего оно возникает на II стадии заболевания. Провоцирующими факторами развития этого осложнения могут быть нарушение диеты (приём алкоголя, пряностей), переохлаждение, запор, несвоевременное опорожнение мочевого пузыря, стрессовые состояния, приём некоторых лекарств (антихолинергические препараты, транквилизаторы, антидепрессанты, диуретики).
Основные факторы развития острой задержки мочеиспускания это рост гиперплазированной ткани, функциональные изменения тонуса шейки и мышцы мочевого пузыря, нарушение микроциркуляции органов малого таза с возникновением отёка простаты.
В начальной стадии острой задержки мочеиспускания усиление сократительной активности детрузора приводит к повышению внутрипузырного давления. На последующих этапах вследствие растяжения стенки мочевого пузыря и снижения ее сократительной способности происходит падение внутрипузырного давления.
