Медицинский эксперт статьи
Новые публикации
Невринома головного и спинного мозга
Последняя редакция: 04.08.2022

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
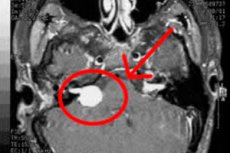
Доброкачественный опухолевый процесс – невринома головного и спинного мозга – берет свое начало из леммоцитов. Это так называемые шванновские структуры, вспомогательные нервные клетки, формирующиеся по ходу аксонов периферических нервов. Другое название опухоли – шваннома. Она отличается медленным, но неуклонным ростом, порой достигает достаточно больших размеров (более 1-2 кг). Может появляться у пациентов любых возрастов, в значительной степени ухудшая качество жизни. [1]
Эпидемиология
Невринома головного и спинного мозга встречается примерно в 1,5% случаев среди всех опухолевых процессов. Заболеваемость увеличивается с возрастом. Наибольшее количество заболевших с диагностированными невриномами имеют возраст от 45 до 65 лет.
Мужчины болеют примерно с такой же частотой, как и женщины. На десять неврином головного мозга приходится одна с поражением спинного мозга.
Большинство первичных неврином возникает без явной и четкой причины.
Процент озлокачествления подобных опухолевых процессов небольшой, но не исключается полностью. Предпочитаемый метод лечения – хирургический. [2]
Причины невриномы головного и спинного мозга
Ученые пока не называют четких причин формирования невриномы головного и спинного мозга. В ряде теорий лидируют нарушения функции иммунитета и наследственная предрасположенность.
Большой процент вероятности принадлежит генетической предрасположенности: известно уже множество случаев, когда невринома головного и спинного мозга буквально «передавалась» по наследству. Если один из родителей имеет отягощенную наследственность, либо болеет невриномой, то в 50% случаев и у детей будет данное заболевание.
Второй возможной причиной считается слабая иммунная система, что может быть вызвано практически любым фактором, например:
- неблагоприятная экология, загазованность, интоксикации;
- стрессы;
- гиподинамия;
- травмы и перегрузки.
В конце концов любая из озвученных причин способна привести к формированию невриномы. [3]
Факторы риска
К основным факторам риска относятся:
- Возраст старше 35-45 лет и до 65 лет.
- В анамнезе – нейрофиброматоз 2 типа (для двусторонних неврином).
- Неблагоприятный наследственный анамнез.
Принадлежность к какой-либо из групп риска – это сигнал к тому, что человеку следует особенно внимательно относиться к собственному здоровью. Важно регулярно посещать врачей и проводить необходимые диагностические мероприятия для выявления невриномы головного и спинного мозга на ранней стадии развития.
Патогенез
Каждый тип невриномы имеет свои особенности, в том числе и патогенетические, и этиологические, и клинические. Рассмотрим наиболее распространенные виды подобных новообразований:
- Невринома позвоночного столба (шейного, грудного или поясничного отдела) по общепринятой классификации принадлежит к внемозговому ряду, берет свое развитие со спинномозговых корешков и оказывает давление снаружи на спинной мозг. По мере роста опухолевого очага клиническая картина расширяется и усугубляется, боли усиливаются.
- Невринома головного мозга – это новообразование, поражающее черепно-мозговые нервы в пределах черепной коробки. Страдают преимущественно тройничный и слуховой нерв. В подавляющем количестве случаев поражение одностороннее. Невринома слухового нерва отличается стремительно нарастающим сдавливанием окружающих структур головного мозга: может поражаться улитковая часть нерва, отводящий и лицевой нерв.
На сегодняшний день патогенетический механизм развития невриномы головного и спинного мозга остается не до конца изученным. Процесс связан с патологическим разрастанием шванновских клеток, чем и обусловлено второе название заболевания – шваннома. По некоторым данным, патология имеет отношение к мутации генов 22 хромосомы. Такие гены ответственны за кодировку синтеза белка, угнетающего клеточный рост в миелиновой оболочке. Сбой в синтезе данного белка влечет за собой чрезмерное разрастание шванновских клеток.
С невриномой головного и спинного мозга ассоциируют и такую патологию, как нейрофиброматоз, при котором отмечается повышенная склонность к развитию доброкачественных новообразований в разных органах и структурах. Болезнь передается по аутосомно-доминантному принципу наследования. [4]
Симптомы невриномы головного и спинного мозга
Невринома головного и спинного мозга может долго не давать о себе знать, лишь спустя некоторое время, проявляясь отдельными признаками, на которые важно своевременно обратить внимание:
- боль по типу корешкового синдрома, с частичными параличами, нарушением чувствительности;
- нарушение работы пищеварительной системы, тазовых органов (в зависимости от расположения невриномы), расстройство эректильной функции;
- сбои в работе сердца;
- снижение качества жизни, обусловленное ухудшением двигательной функции, появлением трудностей при ходьбе и выполнении обычных повседневных задач.
Первые признаки также зависят от локализации болезненного процесса и могут быть следующими:
- головокружение, боль в голове;
- боль в спине (шее, груди, пояснице или крестце, с иррадиацией в конечности, плечи, лопатки);
- онемения конечностей, парезы и параличи;
- нарушения двигательных возможностей;
- шум в ушах, ухудшение зрения.
Начальная клиническая картина возникает лишь спустя некоторое время – часто это несколько лет – с момента развития невриномы головного и спинного мозга. [5]
Для невриномы позвоночника характерны:
- Корешковый синдром (боль вдоль позвоночного столба, иногда – вялые параличи и нарушения чувствительности в области иннервации).
- Вегетативные сбои (тазовые дисфункции, пищеварительные расстройства, нарушения со стороны сердечной деятельности).
- Синдром сдавливания спинного мозга (синдром Броун-Секара, проявляется спастическим парезом, вялым параличом по уровню невриномы, потерей чувствительности на пораженной стороне, утратой температурной и болевой чувствительности на противоположной стороне).
- Некомфортное ощущение в межлопаточной области, боль, потеря чувствительности.
При невриноме головного мозга преобладают такие симптомы:
- повышение внутричерепного давления;
- психические, интеллектуальные нарушения;
- атаксия;
- мышечные подергивания;
- нарушения мышечного тонуса в конечностях;
- сбой сердечной и дыхательной функции;
- расстройство зрения.
При невриноме слухового нерва отмечается:
- ушной шум, звон с пораженной стороны;
- постепенное ухудшение слуховой функции;
- атрофия жевательной мускулатуры, боль, напоминающая зубную;
- нарушения функции слюнных желез, потеря вкусового восприятия, потеря чувствительности половины лица, косоглазие, двоение;
- головокружение, вестибулярные расстройства.
Невринома корешка спинного мозга
Нервно-корешковые опухолевые процессы в большинстве своем доброкачественные, они развиваются из нервной ткани или клеток оболочки нерва. Такие невриномы чаще поражают грудной отдел позвоночника, но могут обнаруживаться и в других его отделах. Такие очаги медленно увеличиваются, чаще имеют небольшие размеры, постепенно заполняют костный канал корешка спинного мозга и начинают давить на рядом расположенные структуры. Это влечет за собой появление интенсивных спинальных болей, похожих на приступ радикулита. При проникновении патологического процесса в спинномозговой канал развиваются парезы, нарушается функция пищеварительных и тазовых органов.
Сложность проблемы еще раз доказывает то, что боль в спине – это важный сигнал, который нельзя игнорировать. Необходимо своевременно обращаться к специалистам для выяснения причины болевого синдрома.
Осложнения и последствия
Невринома головного и спинного мозга – это доброкачественное новообразование, которое зачастую вызывает односторонние парезы и параличи, одностороннее ухудшение слуха, нарушения температурной и болевой чувствительности, расстройство умственной деятельности и равновесия.
При отсутствии своевременного хирургического вмешательства невринома сдавливает рядом расположенные структуры головного и спинного мозга, что может спровоцировать развитие опасных для жизни состояний. Даже при медленном росте опухоли возможна инвалидизация и даже летальный исход. Не исключена и малигнизация ранее доброкачественного образования.
Наиболее частыми осложнениями невриномы головного и спинного мозга становятся:
- потеря функции конечностей (по типу постинсультных последствий);
- потеря зрения или слуха (одно и двусторонняя);
- головные и спинальные боли, вплоть до невозможности повседневной активности;
- личностные и поведенческие изменения;
- судороги, обусловленные раздражением мозговых структур;
- мозговая кома (финальное осложнение опухолевых внутримозговых процессов).
Лечебные и реабилитационные мероприятия необходимы в любом случае, учитывая то, что невринома может поражать и те нервы, которые контролируют жизненно-важные функции организма. Правильное восстановление, базированное на своевременном лечении, помогает больному вернуться к привычному образу жизни. [6]
Диагностика невриномы головного и спинного мозга
Какие диагностические исследования подойдут для выявления невриномы головного и спинного мозга, решает врач нейрохирург или невропатолог индивидуально для каждого конкретного случая. В целом, диагностику начинают с исключения патологий, схожих по клиническим проявлениям. Обязательно выполняют физикальный осмотр, выслушивают жалобы больного.
Инструментальная диагностика обычно представлена следующими мероприятиями:
- При внутричерепной невриноме больного направляют на МРТ или КТ головного мозга. Компьютерная томография в данной ситуации гораздо менее информативна – прежде всего, потому, что не визуализирует небольшие новообразования с размерами менее 20 мм. При невозможности проведения пациенту магнитно-резонансной томографии в качестве альтернативы может быть назначена КТ с контрастным усилением.
- МРТ или КТ позвоночного столба помогает выявить невриному или другие новообразования, давящие на спинномозговые структуры и нервные окончания.
- Аудиометрия уместна в составе комплексных диагностических мероприятий по выявлению невриномы слухового нерва. Процедура предоставляет информацию о степени утраты слуховой функции и о причинах патологии.
- Ультразвуковое исследование или МРТ считается информативным при локализации опухолевого процесса в области периферических нервов. УЗИ визуализирует утолщение защитной неврилеммы, а магнитно-резонансная томография помогает определить точное расположение очага, его структуру и масштабы поражения нерва.
- Электронейромиография оценивает транспорт электрических импульсов по нервному волокну, что дает возможность оценить степень нарушений в нервной структуре.
- Биопсия с дальнейшим цитологическим анализом сопряжена с проведением оперативного вмешательства и позволяет определить злокачественность или доброкачественность невриномы.
Анализы назначают в рамках подготовки больного к госпитализации и операции. Пациент сдает кровь для общего и биохимического анализа, а также общий анализ мочи. По показаниям, возможно назначение и других видов лабораторных исследований, на усмотрение врача. [7]
Дифференциальная диагностика
Дифференциальную диагностику невриномы головного и спинного мозга следует проводить с другими опухолевыми процессами (в том числе с метастатическими), а также с абсцессами, лимфомами центральной нервной системы, воспалительными и демиелинизационными патологиями.
В обязательном порядке задействуется магнитно-резонансная томография с контрастным усилением. По показаниям, используются и другие диагностические методы:
- электроэнцефалография;
- рентгенография;
- ультразвуковое исследование органов малого таза и брюшной полости, а также периферических лимфатических узлов;
- сцинтиграфия скелетных костей.
При обнаружении первичного патологического очага проводят полную его диагностику.
Лечение невриномы головного и спинного мозга
При невриноме головного и спинного мозга обычно используют три лечебные тактики: наблюдение за новообразованием, хирургическое вмешательство и лучевая терапия. Выбор направления лечения остается за лечащим врачом.
Наблюдательно-выжидательная тактика применяется при случайном выявлении невриномы на фоне полного отсутствия каких-либо клинических проявлений и признаков прогрессирования опухоли. Подобное «тихое» состояние может продолжаться в течение нескольких лет. Однако все это время важно регулярно наблюдать динамику роста новообразования, а в случае ухудшения ситуации срочно отреагировать путем проведения операции.
Лучевая терапия предполагает местное облучение патологического очага в случае, если провести полноценное хирургическое вмешательство не представляется возможным. Данный метод помогает «усыпить» новообразование, однако сопровождается многими побочными эффектами – нарушением пищеварительных процессов, кожными реакциями и пр.
Хирургическое удаление невриномы головного и спинного мозга – это сложный, но радикальный метод, позволяющий в дальнейшем полностью избавиться от заболевания, с минимальным риском развития рецидивов. Операция всегда более предпочтительна, чем другие методы воздействия на невриному. [8]
Лекарства
Медикаментозная терапия может включать в себя применение следующих лекарственных препаратов:
- Манитол (Маннит) – осмотический диуретик, устраняющий отек мозга, нормализующий внутричерепное давление. Вводят в организм внутривенно капельно, используя 20% раствор, в течение 10-15 минут. Можно сочетать с глюкокортикостероидами. В период лечения обязателен контроль диуреза и водно-электролитного равновесия. Препарат назначают коротким курсом, поскольку при длительном применении он сам может приводить к вторичной гипертензии.
- Глюкокортикостероиды перорально или парентерально (Дексаметазон, Преднизолон) в индивидуально назначенной дозировке. После проведения операции дозу пересматривают и постепенно уменьшают.
- Медикаменты, улучшающие мозговое кровообращение (Кавинтон – принимают внутрь, после еды, по 5-10 мг трижды в сутки, либо Ницерголин – по 5-10 мг трижды в сутки между приемами пищи).
Сильнодействующие седативные препараты и нейролептики, как правило, не назначают, поскольку они во многих случаях «прячут» ухудшение состояния больного.
Хирургическое лечение
Хирургическое вмешательство – удаление новообразования – наиболее распространенный вид лечения больных с невриномой головного и спинного мозга. Выбор оперативного доступа и масштаб операции определяется размерами патологического очага, возможностью сохранения и восстановления мозговых функций.
Вмешательство выполняет нейрохирург, используется общий наркоз. Основные сложности операции в области головного мозга – это выделение новообразования от нервов и мозгового ствола. Невринома больших размеров часто «обрастает» другие нервные волокна, поэтому выведение этих волокон требует высококвалифицированного подхода и одновременного нейрофизиологического мониторинга, позволяющего своевременно обнаружить тот или иной нерв.
Полное удаление невриномы возможно в 95% случаев. У оставшихся 5% пациентов могут возникнуть трудности – например, если часть опухоли «спаяна» с другими нервными структурами или мозговым стволом.
Химиотерапия после операции, как правило, не используется. При полном удалении невриномы проведение лучевой терапии и радиохирургии также не оправдано. Вероятность рецидива оценивается примерно в 5%.
Радиохирургический метод Гамма-нож предполагает фокусное лучевое воздействие на патологический очаг. Процедуру используют при невриномах небольших размеров (до 3-х см) и при отсутствии давления на ствол головного мозга. Основное направление радиохирургии заключается не в удалении, а в предупреждении последующего опухолевого прогресса. Иногда таким способом удается несколько уменьшить размеры образования.
Гамма-нож, Кибер нож и методы линейных ускорителей предполагают применение принципа введения в новообразование определенного объема ионизирующего излучения, что влечет за собой разрушение очага без повреждения биологических тканей. Не все указанные способы неивазивны. Так, использование Гамма-ножа требует обеспечения жесткого крепления металлической рамки винтовыми устройствами к черепным костям. Помимо этого, применение Гамма-ножа не всегда эффективно, поскольку иногда не удается сформировать равномерную дозу излучения, что приводит, либо к неполному удалению очага, либо к подаче высоких доз на нормальные участки головного мозга. По этим причинам в лечебной практике чаще применяют лучевую терапию и радиохирургию Кибер нож. [9]
Профилактика
Профилактические мероприятия неспецифичны, поскольку точные причины появления невриномы головного и спинного мозга на сегодняшний день не определены. Врачи предлагают обратить внимание на общие рекомендации:
- обеспечение нормального здорового сна и отдыха, необходимого для регулярного восстановления функционального состояния мозга;
- отказ от употребления алкоголя, наркотических средств, курения, а также от нездоровой пищи;
- развитие стрессоустойчивости, избегание конфликтов, стрессов, переживаний;
- употребление достаточного количества растительной пищи, соблюдение адекватного водного режима;
- избегание травм спины и головы;
- ведение активного образа жизни, регулярные прогулки на свежем воздухе;
- отсутствие физических и умственных перегрузок;
- регулярное посещение врача при наличии факторов риска, при появлении подозрительных симптомов, а также планово – для проведения профилактической диагностики.
Прогноз
Общий прогноз при невриноме головного и спинного мозга считается положительным, при условиях своевременного обращения к врачам и выполнения всех врачебных рекомендаций. Так как в течение определенного времени новообразование развивается медленно, может быть задействована длительная выжидательная тактика. Однако если патологический очаг расположен в удобном для операции месте, специалисты рекомендуют по возможности его удалить, что обычно не сопровождается появлением каких-либо неблагоприятных последствий для организма. [10]
Если же игнорировать лечение, либо при запоздалой диагностике опухолевого процесса могут возникать нарушения чувствительности, парезы и параличи, а также другие опасные состояния. Поэтому важно понимать, что невринома головного и спинного мозга – это довольно сложная опухоль, хоть и доброкачественная, и ее необходимо радикально и своевременно лечить. В противном случае не исключается появления серьезных проблем со здоровьем и качеством жизни, присутствует также вероятность малигнизации невриномы.

