Медицинский эксперт статьи
Новые публикации
Фиброэластоз
Последняя редакция: 29.06.2022

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
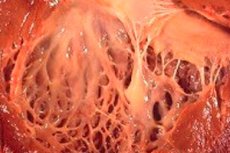
Термином «фиброэластоз» в медицине называют изменения в соединительной ткани организма, покрывающей поверхность внутренних органов и кровеносных сосудов, обусловленные нарушением роста эластичных волокон. При этом отмечается утолщение стенок органов и их структур, что обязательно влияет на функционирование жизненно-важных систем организма, в частности сердечно сосудистой и дыхательной систем. Это в свою очередь влечет за собой ухудшение самочувствия пациента, особенно при физических нагрузках, влияя на качество и продолжительность жизни.
Код по МКБ-10
Эпидемиология
В целом заболевания, сопровождающиеся изменениями соединительной ткани в результате которых наблюдается утолщение оболочек и перегородок внутренних органов, можно разделить на 2 группы: фиброэластоз сердца и фиброэластоз легкого. Патология сердца может быть как врожденной, так и приобретенной, при легочной форме болезни речь идет о приобретенном заболевании.
Фиброэластоз легких начинает развиваться в среднем возрасте (ближе к 55-57 годам), хотя в половине случаев исток болезни нужно искать еще в детстве. Характерен «светлый» промежуток, когда симптомы болезни отсутвуют. При этом болезнь не имеет половых предпочтений и может в равной степени поражать и женщин, и мужчин. Эта довольно редкая патология характеризуется изменениями тканей плевры и паренхимы (функциональных клеток) легкого преимущественно в верхней доле легкого. Поскольку этиология и патогенез заболевания остаются не выясненными болезнь относят к идиопатическим патологиям. Согласно медицинской терминологии она носит название «плевропаренхиматозный фиброэластоз». [1]
Фиброэластоз сердца – обобщенное название патологии сердечных оболочек, характеризующихся их утолщением и снижением функциональности. Для врожденных форм патологии характерно диффузное (распространенное) утолщение внутренней оболочки сердца. Это тонкая соединительная ткань, выстилающая полость сердца (его отделов) и формирующая его клапаны.
У взрослых пациентов обычно диагностируется очаговая форма болезни, когда внутренняя поверхность сердца как будто покрыта заплатками из более прочной и толстой ткани (в ее состав могут входить не только разросшиеся волокна, но и тромботические массы).
В половине случаев фиброэластоза сердца толще становится не только стенка органа, но и клапаны (двустворчатый митральный между одноименными предсердием и желудочком, трехстворчатый аортальный между левым желудочком и аортой, пульмональный между правым желудочком и легочной артерией). Это в свою очередь может нарушать работу клапанов и вызывать сужение артериального устья, которое и без того мало по сравнению с другими полостями сердца.
Фиброэластоз эндокарда в медицинской терминологии называется эндокардиальный фиброэластоз (пренатальный фиброэластоз, эндокардиальный склероз, фетальный эндокардит и т.д.). Но довольно часто в процесс может вовлекаться и средний мышечный слой сердечной оболочки. [2]
Аномалии строения миокарда (мышечный слой сердца, состоящий из кардиомиоцитов), генные мутации и тяжело протекающие инфекционные процессы могут вызывать распространенную форму фиброэластоза, когда в процесс включается не только эндокард, но и миокард. Обычно диспластические процессы в эндокарде, вызванные разными причинами, происходят на границе его контакта с мышечной оболочкой, нарушая сократительную способность этого слоя. В некоторых случаях даже отмечается врастание внутреннего слоя в миокард, замещение кардиомиоцитов фибробластами и волокнами, что влияет на проводимость нервных импульсов и ритмичную работу сердца.
Сдавливание утолщенным миокардом кровеносных сосудов в толще сердечной оболочки нарушает питание миокарда (ишемия миокарда), что в свою очередь может приводить к некрозу тканей сердечной мышцы.
Фиброэластоз эндокарда с поражением миокарда сердца называют субэндокардиальным или эндомиокардиальным фиброэластозом.
Согласно статистике в большинстве случаев этого редкого заболевания (всего 0,007 % от общего количества новорожденных) диагностируется фиброэластоз левого желудочка сердца, хотя в некоторых случаях процесс распространяется также на правый желудочек и предсердия, включая разделяющие их клапаны.
Фиброэластоз сердца часто сопровождается поражением крупных коронарных сосудов, также покрытых соединительной тканью. Во взрослом возрасте оно нередко возникает на фоне прогрессирующего атеросклероза сосудов.
Заболевание чаще регистрируется в тропических африканских странах среди населения с низким уровнем жизни, чему способствует плохое питание, частые инфекции, некоторые продукты и растения, употребляемые в пищу.
Утолщение эндокарда отмечается и на последней стадии фибропластического эндокардита Леффлера, поражающего в основном мужчин среднего возраста. Патогенез этого заболевания также связывают с инфекционными агентами, вызывающими развитие тяжелой эозинофилии, что более характерно для внутренних паразитарных инфекций. При этом ткани организма (в первую очередь сердечная мышца и мозг) начинают испытывать недостаток кислорода (гипоксию). Несмотря на сходство симптомов фиброэластоза сердца и фиброзного эндокардита Леффтера, врачи считают их совершенно разными заболеваниями.
Причины фиброэластоза
Под фиброэластозом подразумевают изменения соединительной ткани в жизненноважных органах: сердце и легких, которое сопровождается нарушением работы органов и отражается на внешнем виде и состоянии пациента. Болезнь известна врачам уже не одно десятилетие. Фиброэластоз внутренней оболочки сердца (эндокарда) был описан еще вначале XVIII века, о подобных изменениях в легких стали говорить спустя 2 с половиной столетия. Тем не менее, окончательного соглашения о причинах патологического разрастания соединительной ткани врачи так и не достигли.
Так и остается непонятным, что именно вызывает нарушение роста и развития соединительных волокон. Но ученые выделяют определенные факторы риска подобных изменений, считая их возможными (но не окончательными) причинами болезни.
Так в патогенезе фиброэластоза легких, которое считается болезнью зрелых людей, особую роль отводят рецидивирующим инфекционным поражениям органа, которые обнаруживаются у половины пациентов. Инфекции провоцируют воспаление тканей легкого и плевры, а длительно протекающее воспаление предрасполагает к фиброзному их преобразованию.
У некоторой части больных выявлены случаи фиброэластоза в роду, что позволяет предположить наследственную предрасположенность. В их организме обнаружены неспецифические аутоантитела, которые и провоцируют длительно протекающие воспалительные процессы неопределенной этиологии.
Есть мнение, что фиброзные изменения тканей легких могут быть вызваны гастроэзофагиальной рефлюксной болезнью. Хотя эта связь, скорее всего, носит косвенный характер. Считается также, что риск фиброэластоза выше и у тех, кто страдает сердечно-сосудистыми заболеваниями или легочным тромбозом.
Фиброэластоз легких в молодом и юном возрасте может напомнить о себе при беременности. Обычно болезнь таится около 10 и более лет, но может проявиться и раньше, возможно, из-за увеличенной нагрузки на организм будущей мамы и гормональных изменений, но точного объяснения пока еще нет. Тем не менее, подобная картина развития болезни наблюдалась у 30% обследуемых пациенток репродуктивного возраста.
Сама по себе беременность не может стать причиной болезни, но она способна ускорить развитие событий, что очень печально, ведь летальность у болезни очень высока, а продолжительность жизни при фиброэластозе мала.
Фиброэластоз сердца в большинстве случаев можно отнести к детским заболеваниям. Врожденная патология обнаруживается еще в пренатальном периоде у 4-7-месячного плода, но подтвердить диагноз можно лишь после рождения ребенка. В патогенезе этой формы болезни рассматривают несколько возможных негативных фактора: инфекционно-воспалительные заболевания матери, переданные плоду, аномалии развития оболочек сердца, нарушение кровоснабжения сердечных тканей, генетические мутации, кислородная недостаточность.
Считается, что среди инфекций наибольший патогенетический вклад в развитие фиброэластоза сердца вносят вирусы, ведь они встраиваются в клетки организма, разрушают их, изменяют свойства тканей. Несформированная иммунная система плода не может обеспечить ему защиту от этих патогенов, в отличие от иммунитета будущей мамы. Последняя может не испытывать на себе последствий вирусной инфекции, в то время как у плода перенесенная внутриутробная инфекция может спровоцировать появление различных аномалий.
Некоторые ученые считают, что решающую роль в патогенезе инфекционной формы фиброэластоза играет инфекция, воздействующая на плод до 7 месячного возраста. В дальнейшем она может вызывать лишь воспалительные заболевания сердца (миокардит, эндокардит).
Аномалии развития оболочек и клапанов сердца могут быть спровоцированы как воспалительным процессом, так и неадекватными аутоиммунными реакциями, в результате чего клетки иммунной системы начинают поражать собственные клетки организма.
Генные мутации обуславливают неправильное развитие соединительной ткани, ведь в генах заложена информация о строении и поведении белковых структур (в частности, белков коллагена и эластина).
Гипоксия и ишемия тканей сердца может быть следствием аномального развития сердца. В этом случае говорят о вторичном фиблоэластозе, спровоцированном врожденными пороками сердца (ВПС). К ним относятся такие аномалии, которые вызывают явления обструкции (нарушения проходимости сердца и его сосудов):
- стеноз или сужение аорты вблизи клапана,
- коарктация или сегментарное сужение аорты на стыке ее дуги и нисходящего отдела,
- атрезия или отсутствие естественного отверстия в аорте,
- недоразвитие тканей сердца (чаще всего левого желудочка, реже – правого и предсердий), что влияет на насосную функцию сердца.
Есть мнение, что токсикозы при беременности также могут выступать в качестве предрасполагающего фактора фиброэластоза у плода.
В постнатальном периоде развитию фиброэластоза сердца могут способствовать инфекционно-воспалительные заболевания оболочек органа, нарушения гемодинамики в результате травм, тромбоэмболии сосудов, кровоизлияния в миокард, обменные нарушения (повышенное образование фибрина, нарушения обмена белков и железа: амилоидоз, гемохроматоз). Эти же причины вызывают развитие болезни у взрослых людей.
Патогенез
Соединительной тканью называется особая ткань человеческого организма, которая входит в состав практически всех органов, но не принимает активного участия в выполнении ними своих функций. Соединительной ткани приписывают опорную и защитную функцию. Составляя своеобразный скелет (каркас, строму) и ограничивая собою функциональные клетки органа, она обеспечивает его конечную форму и размер. Имея достаточную прочность, соединительная ткань также защищает клетки органа от разрушения и травм, препятствует проникновению патогенов, при помощи особых клеток макрофагов поглощает отжившие структуры: мертвые тканевые клетки, чужеродные белки, отработанные компоненты крови и т.д.
Эту ткань можно назвать вспомогательной, ведь она не содержит клеточных элементов, обеспечивающих функциональность того или иного органа. Тем не менее, ее роль в жизнедеятельности организма достаточно велика. Входя в состав оболочек кровеносных сосудов, соединительная ткань обеспечивает сохранность и функциональность этих структур, благодаря чему осуществляется питание и дыхание (трофика) окружающих тканей внутренней среды организма.
Существует несколько разновидностей соединительной ткани. Оболочка, покрывающая внутренние органы, называется рыхлой соединительной тканью. Она представляет собой полужидкое бесцветное вещество, содержащее волнистые волокна коллагена и прямые волокна эластина, между которыми беспорядочно разбросаны различные виды клеток. Одни из таких клеток (фибробласты) отвечают за формирование волокнистых структур, другие (эндотелиоциты и тучные клетки) формируют полупрозрачную матрицу соединительной ткани и продуцируют особые вещества (гепарин, гистамин), третьи (макрофаги) обеспечивают фагоцитоз и т.д.
Второй вид волокнистой ткани – это плотная соединительная ткань, не содержащая большого числа отдельных клеток, которая в свою очередь делится на белую и желтую. Белая ткань состоит из плотно упакованных коллагеновых волокон (связки, сухожилия, надкостница), а желтая из хаотично переплетенных волокон эластина с вкраплениями фибробластов (входит в состав связок, оболочек кровеносных сосудов, легких).
К соединительным тканям относятся также: кровь, жировая, костная и хрящевая ткани, но они нас пока не интересует, поскольку, говоря о фиброэластозе, подразумевают изменения в волокнистых структурах. А упругие и эластичные волокна содержат лишь рыхлая и плотная соединительные ткани.
Синтез фибробластов и формирование из них волокон соединительной ткани регулируется на уровне головного мозга. Это обеспечивает постоянство ее характеристик (прочности, эластичности, толщины). Если в силу каких-то патологических причин нарушается синтез и развитие вспомогательной ткани (увеличивается количество фибробластов, изменяется их «поведение»), происходит разрастание прочных коллагеновых волокон либо изменение роста эластичных (они остаются короткими, извиваются), что приводит к изменению свойств оболочки органов и некоторых внутренних структур, покрытых соединительной тканью. Они приобретают большую чем необходимо толщину, становятся более плотными, прочными и неэластичными, напоминая фиброзную ткань в составе связок и сухожилий, для растяжения которой требуются большие усилия.
Такая ткань плохо растягивается, ограничивая движения органа (автоматические ритмичные движения сердца и кровеносных сосудов, изменение размера легких при вдохе и выдохе), отсюда нарушения работы органов кровоснабжения и дыхания, влекущие за собой кислородную недостаточность.
Дело в том, что кровоснабжение организма осуществляется благодаря сердцу, работающему как насос, и двум кругам кровообращения. Малый круг кровообращения отвечает за кровоснабжение и газообмен в легких, откуда кислород с током крови доставляется в сердце, а оттуда в большой круг кровообращения и разносится по всему организму, обеспечивая дыхание органов и тканей.
Упругая оболочка, ограничивая сокращение сердечной мышцы, снижает функциональность сердца, которое не так активно перекачивает кровь, а вместе с ней и кислород. При фиблоэластозе легких нарушается их вентиляция (осигенация), понятно, что в кровь начинает поступать меньшее количество кислорода, что даже при нормальной работе сердца, будет способствовать кислородному голоданию (гипоксии) тканей и органов. [3]
Симптомы фиброэластоза
Фиброэластоз сердца и легких – это два вида заболевания, характеризующегося нарушением синтеза волокон в составе соединительной ткани. Они имеют разную локализацию, но оба потенциально опасны для жизни, поскольку ассоциируются с прогрессирующей или тяжелой сердечной и дыхательной недостаточностью.
Фиброэластоз легких является редкой разновидностью интерстициальных заболеваний этого важного органа дыхательной системы. К таковым относят хронические патологии паренхимы легких с поражением альвеолярных стенок (воспаление, нарушение их строения и структуры), внутренней оболочки легочных капилляров и т.д. Фиброэластоз зачастую рассматривают как особую редкую форму прогрессирующей пневмонии со склонностью к фиброзному изменению тканей легкого и плевры.
Выявить болезнь в самом начале практически невозможно, ведь в течение порядка 10 лет она может никак о себе не напоминать. Этот период называют светлым промежутком. Начало патологических изменений, которые пока что не сказываются на объеме легких и газообмене, можно выявить случайно, проведя детальное обследование легких в связи с другим заболеванием дыхательной системы или травмой.
Для болезни характерно медленное прогрессирование симптомов, поэтому первые проявления болезни могут быть значительно отодвинуты во времени от его начала. Усиливаются симптомы постепенно.
Первыми признаками заболевания, на которые стоит обратить внимание, можно считать покашливание и нарастающую одышку. Такие симптомы нередко становятся следствием перенесенного респираторного заболевания, поэтому могут долгое время ассоциироваться с простудой и ее последствиями. Одышку нередко воспринимают как кардиологическое расстройство или возрастные изменения. Все-таки болезнь диагностируется у людей, приближающихся к пожилому возрасту.
Ошибки могут делать и сами пациенты, и обследующие их врачи, что приводит к позднему выявлению опасного заболевания. Стоит обратить внимание на кашель, который при фиброэластозе является непродуктивным, но не стимулируется муколитиками и отхаркивающими средствами, зато купируется противокашлевыми. Затяжной кашель такого характера является характерным симптомом фиброэластоза легких.
Одышка вызвана прогрессирующей дыхательной недостаточностью из-за утолщения альвеолярных стенок и плевры, уменьшения объема и количества альвеолярных полостей в составе легкого (паренхима органа просматривается на рентгеновском снимке в виде сот). Симптом усиливается под воздействием физических нагрузок, сначала значительных, а затем даже небольших. По мере развития болезни он усугубляется, что становится причиной инвалидности и смерти пациента.
Прогрессирование фиброэластоза сопровождается ухудшением общего состояния: гипоксия приводит к слабости и головокружениям, снижается масса тела (развивается анорексия), изменяются ногтевые фаланги по типу барабанных палочек, кожа становится бледной, имеет болезненный вид.
У половины пациентов появляются неспецифические симптомы в виде затрудненного дыхания и боли в груди, характерные для пневмоторакса (скопление газов в плевральной полости). Эта аномалия также может возникать как следствие травм, первичных и вторичных заболеваний легких, неправильного лечения, поэтому ставить по ней диагноз нельзя.
Для фиброэластоза сердца так же, как и для патологии роста соединительной ткани легких, характерны: бледность кожного покрова, снижение веса, слабость, которая нередко носит приступообразный характер, одышка. Также может отмечаться стойкая субфебрильная температура без признаков простуды или инфекции.
У многих пациентов отмечается изменение размеров печени. Она увеличивается без симптомов дисфункции. Также возможно появление отеков ног, лица, рук, крестцовой области.
Характерным проявлением болезни считается нарастающая недостаточность кровообращения, связанная с нарушением работы сердца. При этом диагностируется тахикардия (увеличение числа сердечных сокращений нередко в сочетании с аритмией), одышка (в том числе и при отсутствии физических нагрузок), цианоз тканей (синюшная окраска, вызванная накоплением в крови карбоксигемоглобина, т.е. соединения гемоглобина с углекислым газом вследствие нарушенного кровотока, а соответственно и газообмена).
При этом симптомы могут появиться как сразу после рождения ребенка с данной патологией, так и в течение некоторого времени. При заболевании детей старшего возраста и взрослых признаки тяжелой сердечной недостаточности обычно появляются на фоне инфекции дыхательных путей, которая выступает в качестве триггера. [4]
Фиброэластоз у детей
Если фиброэластоз легких – это болезнь взрослых людей, нередко берущая начало в детском возрасте, но долгое время не напоминающая о себе, то подобная патология эндокарда сердца нередко появляется еще до рождения малыша и влияет на его жизнь с первых моментов появления на свет. Эта редкая, но тяжелая патология, является причиной развития сложно корректируемой сердечной недостаточности у грудничков, многие из которых умирают в течение 2 лет. [5]
Фиброэластоз эндокарда у новорожденных в большинстве случаев является результатом патологических процессов, происходящих в организме малыша еще во внутриутробном возрасте. Инфекции, полученные от матери, генетические мутации, аномалии развития сердечно-сосудистой системы, наследственные обменные заболевания – все это, по мнению ученых, может привести к изменениям соединительной ткани в оболочках сердца. Особенно, если 4-7-месячный плод воздействует одновременно два и более фактора.
Например, сочетание аномалий развития сердца и коронарных сосудов (стеноз, атрезия, коарктация аорты, патологическое развитие клеток миокарда, слабость эндокарда и т.д.), способствующее ишемии тканей, в сочетании с воспалительным процессом вследствие инфекции практически не оставляют ребенку шанса на более-менее жизнь. Если дефекты развития органа еще как-то можно оперативно скорректировать, то прогрессирующий фиброэластоз можно лишь затормозить, но не вылечить.
Обычно фиброэластоз сердца у плода выявляется уже во время беременности во время проведения ультразвуковой диагностики во втором-третьем триместре. УЗИ и эхокардиография на сроках от 20 до 38 недель показывали гиперэхогенность, что говорит об утолщении и уплотнении эндокарда (чаще диффузного, реже очагового характера), изменение размеров и формы сердца (органа увеличен в размерах и приобретает форму шара или пули, внутренние структуры постепенно сглаживаются). [6]
В 30-35% случаев фиброэластоз был выявлен до 26 недель беременности, в 65-70% - в последующий период. У более чем 80% новорожденных фиблроэластоз сочетается с обструктивными пороками сердца, т.е. является вторичным, несмотря на ранние сроки его выявления. У половины больных детей была обнаружена гиперплазия левого желудочка, что и объясняет большую распространенность фиброэластоза именно этой структуры сердца. Патологии аорты и ее клапана, определяемые у трети детей с разрастанием эндокарда, также приводят к увеличению (дилатации) камеры левого желудочка и нарушению его функциональности.
При инструментально подтвержденном фиброэластозе сердца врачи рекомендуют прерывать беременность. Практически у всех рожденных детей, матери которых отказались от медицинского аборта, признаки болезни подтвердились. Симптомы сердечной недостаточности, характерные для фиброэластоза, появляются в течение года (редко на 2-3 году жизни). У детей с сочетанной формой болезни признаки недостаточности сердца обнаруживаются с первых дней жизни.
Врожденные формы первичного и сочетанного фиброэластоза у детей чаще всего имеют стремительное течение с развитием тяжелой сердечной недостаточности. На нездоровье указывают малая активность, вялость ребенка, отказ от груди из-за быстрой утомляемости, плохой аппетит, повышенная потливость. Все это приводит к тому, что ребенок плохо набирает вес. Кожа у малыша болезненно бледная, у некоторых с синеватым оттенком, чаще всего в области носогубного треугольника.
Налицо признаки плохого иммунитета, поэтому такие детки часто и быстро подхватывают респираторные инфекции, усложняющие ситуацию. Иногда в первые дни и месяцы жизни у ребенка не выявляют нарушения кровообращения, но частые инфекции и легочные заболевания становятся триггером для появления застойной сердечной недостаточности.
Дополнительные исследования здоровья новорожденных и детей раннего возраста с подозрением на фиброэластоз или ранее установленным диагнозом показывали низкое артериальное давление (гипотензия), увеличение размеров сердца (кардиомегалия), глухие тоны при выслушивании сердца, иногда отмечался систолический шум, характерный для недостаточности митрального клапана, тахикардию, одышку. Выслушивание легких показывает наличие хрипов, свидетельствующих о застойных явлениях.
Поражение эндокарда левого желудочка зачастую приводит к ослаблению мышечного слоя сердца (миокарда). Обычный сердечный ритм состоит из двух ритмично сменяющихся тонов. При фиброэластозе возможно появление третьего (а иногда и четвертого) тона. Такой патологический ритм хорошо прослушивается и по своему звучанию напоминает трехтактный аллюр лошади (галоп), поэтому его называют ритмом галопа.
Еще одним симптомом фиброэластоза у детей раннего возраста можно считать появление сердечного горба. Дело в том, что ребра ребенка в раннем постнатальном периоде остаются неокостеневшими и представлены хрящевой тканью. Увеличение размера сердца приводит к тому, что оно начинает давить на «мягкие» ребра, вследствие чего те изгибаются и принимают постоянную выгнутую вперед форму (сердечный горб). При фиброэластозе у взрослых людей сердечный горб не формируется из-за прочности и жесткости костной ткани ребер, даже в случае увеличения всех структур сердца.
Само по себе формирование сердечного горба указывает лишь на врожденный порок сердца без уточнения его характера. Но в любом случае это связано с увеличением размера сердца и его желудочков.
Отечный синдром при фиблроэластозе у детей диагностируется редко, зато у многих малышей отмечается увеличение печени, которая начинает выступать в среднем на 3 см из-под края реберной дуги.
Если фиброэластоз имеет приобретенный характер (например, выступает следствием воспалительных заболеваний оболочек сердца), клиническая картина чаще всего имеет медленно прогрессирующий характер. Некоторое время симптомы могут отсутствовать вообще, затем появляются слабые признаки нарушения работы сердца в виде одышки при физических нагрузках, увеличения частоты сердечных сокращений, быстрой утомляемости и низкой физической выносливости. Чуть позже начинает увеличиваться печень, появляются отеки и приступообразные головокружения.
Все симптомы приобретенного фиброэластоза неспецифичны, что и затрудняет диагностику болезни, напоминая то кардиомиопатии, то болезни печени и почек. Болезнь чаще всего диагностируется на стадии тяжелой сердечной недостаточности, что негативно влияет на результаты лечения.
Осложнения и последствия
Нужно сказать, что фиброэластоз сердца и легких – тяжелые патологии, течение которых зависит от разных обстоятельств. Заметно усложняют ситуацию врожденные пороки сердца, которые можно устранять хирургическим путем в раннем возрасте, но при этом остается довольно высокий риск летального исхода (примерно 10%).
Считается, что, чем раньше болезнь получила свое развитие, тем тяжелее будут ее последствия. Это подтверждается тем, что врожденный фиброэластоз в большинстве случаев имеет молниеносное или острое течение с быстрым прогрессированием сердечной недостаточности. Плохим прогностическим признаком считается развитие острой СН у ребенка до 6 месяцев.
При этом лечение не гарантирует полного восстановления сердечной функции, а лишь тормозит нарастание симптомов недостаточности сердца. С другой стороны, отсутствие такого поддерживающего лечения приводит к летальному исходу в течение первых двух лет жизни малыша.
Если сердечная недостаточность выявлена в первые дни и месяцы жизни малыша, вероятнее всего ребенок не проживет и недели. Реакция на лечение у детей разная. При отсутствии терапевтического эффекта надежды фактически нет. Но при оказанной помощи длительность жизни больного ребенка невелика (от нескольких месяцев до нескольких лет).
Оперативное вмешательство и коррекция врожденных пороков сердца, ставших причиной фиброэластоза, обычно улучшает состояние пациента. При удачном хирургическом лечении гиперплазии левого желудочка сердца и выполнении требований врача болезнь может приобрести доброкачественное течение: сердечная недостаточность будет иметь хроническое течение без признаков прогрессирования. Хотя надежда на такой результат невелика.
Что касается приобретенной формы фиброэластоза сердца, то она быстро приобретает хроническое течение и постепенно прогрессирует. Медикаментозное лечение позволяет замедлить процесс, но не остановить его.
Фиброэластоз легких вне зависимости от времени появления изменений паренхимы и оболочек органа после светлого периода начинает быстро прогрессировать и фактически убивает человека за пару лет, провоцируя тяжелую дыхательную недостаточность. Печально то, что эффективных методов лечения болезни пока еще не разработано. [7]
Диагностика фиброэластоза
Фиброэластоз эндомиокарда, симптомы которого в большинстве случаев обнаруживаются в раннем возрасте, является врожденным заболеванием. Если исключить те редкие случаи, когда болезнь начала развиваться в старшем детском и взрослом возрасте как осложнение травм и соматических заболеваний, выявить патологию удается еще в пренатальном периоде, т.е. до рождения ребенка.
Врачи считают, что патологические изменения в тканях эндокарда, изменение формы сердца плода и некоторые особенности его работы, характерные для фиброэластоза, можно определить уже на 14 неделе беременности. Но это еще довольно маленький срок, и нельзя исключать того, что болезнь может проявиться несколько позже, ближе к третьему триместру беременности, а иногда и за пару месяцев до родов. Именно поэтому при наблюдении беременных рекомендовано проводить клинические ультразвуковые скрининги сердца плода с промежутком в несколько недель.
По каким же признакам медики могут заподозрить болезнь во время очередного УЗИ? Многое зависит от формы заболевания. Наиболее часто фиблоэластоз диагностируется в области левого желудочка, но не всегда эта структура оказывается увеличенной. Дилатированная форма болезни с увеличением левого желудочка сердца легко определяется во время ультразвукового исследования по шарообразной форме сердца, верхушка которого представлена левым желудочком, общему увеличению размера органа, выбуханию межжелудочковой перегородки в сторону правого желудочка. Но основным признаком фиброэластоза является утолщение эндокарда, а также сердечных перегородок с характерным повышением эхогенности данных структур, которое определяется посредством специфического ультразвукового исследования.
Исследование проводят при помощи специального ультразвукового оборудования с кардиологическими программами. Эхокардиография плода не несет вреда матери и не рожденному ребенку, но позволяет выявить не только анатомические изменения в сердце, но и определить состояние коронарных сосудов, наличие в них тромбов, изменения толщины сердечных оболочек.
Эхокардиографию плода назначают не только при наличии отклонений во время расшифровки результатов УЗИ, но и в случае перенесенной матерью инфекции (особенно вирусной), приема сильнодействующих лекарственных препаратов, наследственной предрасположенности, наличия обменных нарушений, а также врожденных кардиологических патологий у старших детей.
При помощи эхокардиографии плода можно выявлять и другие врожденные формы фиброэластоза. Например, фиброэластоз правого желудочка, распространенный процесс с одновременным поражением левого желудочка и близлежащих структур: правого желудочка, клапанов сердца, предсердий, сочетанные формы фиброэластоза, эндомиокардиальный фиброэластоз с утолщением внутренней оболочки желудочков и вовлечением в патологический процесс части миокарда (обычно сочетается с тромбозом стенки).
Выявленный в пренатальном возрасте фиброэластоз эндокарда имеет очень плохой прогноз, поэтому врачи рекомендуют в этом случае прерывать беременность. Возможность ошибочного диагноза исключается посредством повторного УЗИ сердца плода, которое проводится через 4 недели после первого обследования, выявившего патологию. Понятно, что окончательное решение о прерывании или сохранении беременности остается за родителями, но они должны осознавать, на какую жизнь обрекают ребенка.
Эндокардиальный фиброэластоз не всегда выявляется во время беременности, особенно если учесть тот факт, что не все будущие мамы становятся на учет в женской консультации и проходят профилактическую ультразвуковую диагностику. Болезнь ребенка в ее утробе практически не сказывается на состоянии беременной женщины, поэтому рождение больного малыша нередко становится неприятной неожиданностью.
В некоторых случаях о болезни малыша и родители, и врачи узнают спустя несколько месяцев после рождения ребенка. При этом лабораторные анализы крови могут ничего не показать, за исключением увеличения концентрации натрия (гипернатриемия). Но их результаты окажутся полезными при проведении дифференциальной диагностики для исключения заболеваний воспалительного характера.
Надежда остается на инструментальную диагностику. Стандартное исследование работы сердца (ЭКГ) в случае фиброэластоза не особо показательно. Оно помогает выявить нарушения работы сердца и электрической проводимости сердечной мышцы, но не уточняет причины подобных расстройств функционирования. Так изменение вольтажа ЭКГ (в младшем возрасте он обычно занижен, в старшем – наоборот чрезмерно высокий) указывает на кардиомиопатию, которая может быть связана не только с патологиями сердца, но и с обменными нарушениями. Тахикардия является симптомом кардиологических заболеваний. А при поражении обоих желудочков сердца кардиограмма вообще может казаться нормальной. [8]
Компьютерная томография (КТ) является отличным неинвазивным инструментом для выявления сердечно-сосудистой кальцификации и исключения перикардита. [9]
Магнитно-резонансная томография (МРТ) может быть полезна для выявления фиброэластоза, поскольку биопсия является инвазивной. Гипоинтенсивный обод в последовательности перфузии миокарда и гиперинтенсивный обод в последовательности с отсроченным усилением указывают на фиброэластоз. [10]
Но это вовсе не значит, что от исследования нужно отказаться, ведь оно помогает определить характер работы сердца и степень развивающейся сердечной недостаточности.
При появлении симптомов сердечной недостаточности и обращении по этому поводу к врачу пациенту назначают также: рентген грудной клетки, компьютерную или магнитно-резонансную томографию сердца, эхокардиографию (ЭхоКГ). В сомнительных случаях приходится прибегать к биопсии тканей сердца с последующим их гистологическим исследованием. Диагноз очень серьезный, поэтому требует такого же подхода к диагностике, хотя лечение мало чем отличается от симптоматической терапии ИБС и сердечной недостаточности.
Но даже столь скрупулезное обследование не принесет пользы, если его результаты не будут использованы в дифференциальной диагностике. Результаты ЭКГ могут быть использованы для дифференциации острого фиброэластоза от идиопатического миокардита, экссудативного перикардита, аортального стеноза. При этом лабораторные исследования не покажут признаков воспаления (лейкоцитоза, повышенного СОЭ и т.д.), а измерения температуры не покажет гипертермии.
Отличить эндокардиальный фиброэластоз от изолированной недостаточности митрального клапана и митрального порока сердца помогает анализ тонов и шумов в сердце, изменение размера предсердий, изучение анамнеза.
Анализ анамнестических данных полезен в разграничении фиброэластоза и сердца и стеноза аорты. При сужении аорты также стоит обратить внимание не сохранение синусового ритма и отсутствие тромбоэмболии. Нарушения сердечного ритма и оседания тромбов не наблюдается и при экссудативном перикардите, зато болезнь манифестирует повышением температуры и лихорадкой.
Наибольшую трудность вызывает дифференциация эндокардиального фиброэгастоза и застойной кардиомиопатии. При этом фиброэластоз хотя в большинстве случаев и не сопровождается выраженными нарушениями проводимости сердца, имеет менее благоприятный прогноз лечения.
При сочетанных патологиях нужно обращать внимание на любые отклонения, выявляемые во время томограммы или УЗИ сердца, ведь врожденные пороки значительно осложняет течение фиброэластоза. Если сочетанный фиброэластоз эндокарда выявлено во внутриутробном периоде сохранять беременность нецелесообразно. Намного гуманнее ее прервать.
Диагностика фиброэластоза легких
Постановка диагноза фиброэластоза легких также требует от врача определенных знаний и навыков. Дело в том, что симптомы болезни довольно неоднородны. В одной стороны, они указывают на застойные заболевания легких (непродуктивный кашель, одышка), а с другой стороны могут оказаться и проявлением сердечной патологии. Поэтому диагностика болезни не может сводиться лишь к констатации симптомов и аускультации.
Исследования крови пациента помогают исключить воспалительные заболевания легких, но не дают информации о количественных и качественных изменениях в тканях. Наличие признаков эозинофилии помогают дифференцировать болезнь от сходного по проявлениям фиброза легких, но не отвергают и не подтверждают факт фиброэластоза.
Более показательными считаются инструментальные исследования: рентгенография легких и томографическое исследование органов дыхания, а также функциональные анализы, состоящие в определении дыхательных объемов, жизненной емкости легких, давления в органе.
При фиброэластозе легких стоит обратить внимание на снижение функции внешнего дыхания, измеряемых во время проведения спирометрии. Уменьшение активных альвеолярных полостей заметно сказывается на жизненной емкости легких (ЖЭЛ), а утолщение стенок внутренних структур – на диффузионной способности органа (ДСЛ), обеспечивающей вентиляционную и газообменную функции (простыми словами, поглощать из крови углекислый газ и отдавать кислород).
Характерными признаками плевропаренхимального фиброэластоза является сочетание ограниченного поступления воздуха в легкие (обструкция) и нарушение расширения легкого на вдохе (рестрикция), ухудшение функции внешнего дыхания, умеренная легочная гипертензия (повышенной давление в легких), диагностируемая у половины пациентов.
Биопсия тканей легкого показывает характерные изменения во внутренних структура органа. К ним относят: фиброз плевры и паренхимы в сочетании с эластозом альвеолярных стенок, скопление лимфоцитов в области уплотненных перегородок альвеол, трансформация фибробластов в нехарактерную для них мышечную ткань, наличие отечной жидкости.
На томограмме заметно поражение легких в верхних отделах в виде очагов уплотнения плевры и структурных изменений в паренхиме. Разросшаяся соединительная ткань легких по цвету и свойствам напоминает мышечную, но объем легких при этом уменьшается. В паренхиме обнаруживаются довольно крупные воздухосодержащие полости (кисты). Характерно необратимое очаговое (или диффузное) расширение бронхов и бронхиол (тракционные бронхоэктазы), низкое стояние купола диафрагмы.
При радиологических исследованиях у многих больных выявляют участки «матового стекла» и «сотового легкого», указывающих на неравномерность вентиляции легких из-за наличия очагов уплотнения тканей. Примерно у половины пациентов отмечается увеличение лимфоузлов и печени.
Фиброэластоз легкого нужно дифференцировать от фиброза, вызванного паразитарной инфекцией и связанной с ним эозинофилией, фиброэластоза эндокарда, заболеваний легких с нарушением вентиляции и картиной «сотового легкого», аутоиммунного заболевания гистицитоз Х (одну из форм этой патологии с поражением легких называют болезнью Хенда - Шюллера - Крисчена), проявлениями саркоидоза и туберкулеза легких.
Лечение фиброэластоза
Фиброэластоз, какой бы локализации он ни был, считается опасным и практически неизлечимым заболеванием. Патологическое изменение плевры и паренхимы легких невозможно восстановить лекарственно. И даже применение гормональных противовоспалительных препаратов (кортикостероидов) в комплексе с бронхолитиками не дает желаемого результата. Немного облегчить состояние больного, снимая обстуктивный синдром, помогают бронхорасширяющие препараты, но на процессы, происходящие в легких они не влияют, поэтому могут использоваться лишь в качестве поддерживающей терапии.
Хирургическое лечение при фиброэластозе легких также малоэффективно. Единственная операция, которая могла бы изменить ситуацию, это пересадка донорского органа. Но трансплантация легких, увы, имеет все тот же неблагоприятный прогноз. [11]
По сведениям зарубежных ученых, фиброэластоз можно рассматривать и как одно из нередких осложнений трансплантации легких или стволовых клеток костного мозга. В обоих случаях возникают изменения в волокнах соединительной ткани легких, сказывающиеся на функции внешнего дыхания.
Заболевание без лечения (а эффективное лечение на сегодняшний день отсутствует) прогрессирует, и в течение 1,5-2 лет от дыхательной недостаточности умирает около 40% пациентов. Длительность жизни оставшихся также сильно ограничена (до 10-20 лет), впрочем, как и трудоспособность. Человек становится инвалидом.
Фиброэластоз сердца также считается медикаментозно неизлечимым заболеванием, особенно если речь идет о врожденной патологии. Обычно дети не доживают до 2 лет. Спасти их может лишь пересадка сердца, что само по себе является тяжелой операцией с высокой степенью риска и непредсказуемыми последствиями, особенно в столь юном возрасте.
Хирургическим путем у некоторых малышей удается исправить врожденные аномалии сердца, чтобы они не усугубляли состояние больного ребенка. При стенозе арты практикуют установку расширителя сосудов – шунта (аортокоронарное шунтирование). При расширении левого желудочка сердца оперативно восстанавливают его форму. Но даже проведение такой операции не гарантирует того, что ребенок сможет обойтись без трансплантации. Выживают порядка 20-25% малышей, при этом они всю жизнь страдают от сердечной недостаточности, т.е. не считаются здоровыми.
Если заболевание является приобретенным, за жизнь ребенка стоит побороться при помощи медикаментов. Но нужно понимать, что чем раньше болезнь проявилась, тем труднее будет с нею бороться.
Медикаментозное лечение направлено на борьбу и предотвращение обострений сердечной недостаточности. Больным назначают такие кардиологические препараты:
- ингибиторы ангиотензинпревращающего фермента (АПФ), воздействующие на артериальное давление и поддерживающие его в норме (каптоприл, эналаприл, беназеприл и т.д.),
- бета-адреноблокаторы, применяемые для лечения нарушений сердечного ритма, артериальной гипертензии, профилактики инфаркта миокарда (анаприлин, бисопролол, метопролол),
- сердечные гликозиды, которые при длительном применении не только поддерживают работу сердца (увеличивают содержание калия в кардиомиоцитах и улучшают проводимость миокарда), но и способны несколько уменьшить степень утолщения эндокарда (дигоксин, гитоксин, строфантин),
- калийсберегающие диуретики (спиронолактон, верошпирон, декриз), предупреждающие отеки тканей,
- антитромботическая терапия антикоагулянтами (кардиомагнил, магникор), предотвращающая образование тромбов и нарушение кровообращения в коронарных сосудах.
При врожденной форме фиброэластоза эндокарда проводимое поддерживающее лечение не способствует выздоровлению, но снижает риск летального исхода от сердечной недостаточности или тромбоэмболии на 70-75%. [12]
Лекарства
Как видим, лечение фиброэластоза эндокарда практически не отличается от такового при сердечной недостаточности. В обоих случаях кардиологи учитывают тяжесть кардиопатии. Назначение лекарств сугубо индивидуально с учетом возраста пациента, сопутствующих заболеваний, формы и степени сердечной недостаточности.
В лечении приобретенного фиброэластоза эндокарда применяются лекарственные средства 5 групп. Рассмотрим по одному препарату из каждой группы.
«Эналаприл» - препарат из группы ингибиторов АПФ, выпускаемый в виде таблеток различной дозировки. Лекарство усиливает коронарный кровоток, расширяет артерии, снижает артериальное давление, не оказывая влияния на мозговое кровообращение, замедляет и уменьшает расширение левого желудочка сердца. Препарат улучшает кровоснабжение миокарда, снижая последствия ишемии, несколько уменьшает свертываемость крови, препятствуя образованию тромбов, обладает небольшим мочегонным действием.
При сердечной недостаточности назначают лекарство на период свыше полугода или на постоянной основе. Начинают прием лекарства с минимальной дозы (2,5 мг), постепенно увеличивая ее на 2,5-5 мг каждые 3-4 дня. Постоянной дозой будет та, которая хорошо переносится пациентом и поддерживает артериальное давление в пределах нормы.
Максимальная суточная доза – 40 мг. Ее можно принимать однократно или разделить на 2 приема.
В том случае, если АД устанавливается ниже нормы, дозу препарата постепенно снижают. Резко прекращать лечение «Эналаприлом» нельзя. Рекомендуется принимать поддерживающую дозу 5 мг в сутки.
Препарат предназначен для лечения взрослых пациентов, но может быть назначен и ребенку (безопасность официально не установлена, но в случае фиброэластоза речь идет о жизни маленького пациента, поэтому учитывают соотношение рисков). Не назначают ингибитор АПФ пациентам с непереносимостью компонентов препарата, при порфирии, беременности и во время грудного вскармливания. Если ранее у больного случался отек Квинке на фоне приема любых препаратов этой группы, «Эналаприл» под запретом.
Осторожность нужно соблюдать при назначении препараты пациентам с сопуствующими патологиями: тяжелыми болезнями почек и печени, гиперкалиемии, гиперальдостеронизме, стенозе аорты или митрального клапана, системных патологиях соединительной ткани, ишемии сердца, заболевания головного мозга, сахарном диабете.
При лечении препаратом не принимают обычные диуретики во избежание обезвоживания и сильного гипотензивного эффекта. Одновременное назначение с калийсберегающими диуретиками требует коррекции дозы, поскольку велик риск гиперкалиемии, которая в свою очередь провоцирует нарушения сердечного ритма, судорожные приступы, снижение мышечного тонуса, повышенную слабость и т.д.
Переносится препарат «Эналаприл» обычно достаточно хорошо, но у некоторых пациентов возможно развитие побочных эффектов. Самыми распространенными считаются: сильное снижение давления вплоть до коллапса, головные боли и головокружения, нарушения сна, повышенная утомляемость, обратимое нарушение равновесия, слуха и зрения, появление шума в ушах, одышка, покашливание без выделения мокроты, изменения в составе крови и мочи, обычно указывающие на некорректную работу печени и почек. Возможны: выпадение волос, снижение сексуального влечения, симптоматика «приливов» (ощущение жара и сердцебиения, гиперемия кожи лица и т.д.).
«Бисопролол» - бета-адреноблокатор с избирательным действием, оказывающий гипотензивное и противоишемическое действие, помогает бороться с проявлениями тахикардии и аритмии. Бюджетное средство в виде таблеток, предупреждающее прогрессирование сердечной недостаточности при фиброэластозе эндокарда. [13]
Как и многие другие препараты, назначаемые при ИБС и ХСН, «Бисопролол» назначают длительно. Принимать его желательно в утренние часы до еды или во время нее.
Что касается рекомендованных дозировок, то они подбираются индивидуально в зависимости от показателей АД и тех препаратов, которые назначаются параллельно с данным лекарственным средством. В среднем разовая (она же суточная) доза составляет 5-10 мг, но при небольшом повышении давления может быть уменьшена до 2,5 мг. Максимальная доза, которая может быть назначена пациенту с нормально функционирующими почками, составляет 20 мг, но лишь при стабильно высоком АД.
Повышение указанных дозировок возможно лишь с разрешения врача. Но при тяжелых болезнях печени и почек 10 мг считается максимально допустимой дозой.
При комплексном лечении сердечной недостаточности на фоне дисфункции левого желудочка, что чаще всего имеет место при фиброэластозе, эффективную дозу подбирают, постепенно увеличивая дозировку на 1,25 мг. При этом начинают с минимально возможной дозы (1,25 мг). Повышение дозировки проводится с интервалом в 1 неделю.
Когда доза достигает 5 мг, интервал увеличивают до 28 дней. Спустя 4 недели дозу увеличивают на 2,5 мг. Придерживаясь такого интервала и нормы, доходят до 10 мг, которые пациент должен будет принимать длительно или постоянно.
Если такая дозировка переносится плохо, ее постепенно снижают до комфортной. Отказ от лечения бета-блокатором также должен быть не резким.
Препарат нельзя назначать при гиперчувствительности к действующим и вспомогательным веществам лекарственного средства, острой и декомпенсированной сердечной недостаточности, кардиогенном шоке, антриовентрикулярной блокаде 2-3 степени, брадикардии, стабильно низком артериальном давлении и некоторых других патологиях сердца, тяжелом течении бронхиальной астмы, при бронхообструкции, тяжелых нарушениях периферического кровообращения, метаболическом ацидозе.
Осторожность нужно соблюдать при назначении комплексного лечения. Так не рекомендовано сочетание «Бисопролола» с некоторыми антиаритмическими средствами (хинидином, лидокаином, фенитоином и др.), антагонистами кальция и центральными гипотензивными препаратами.
Неприятные симптомы и нарушения, которые возможны во время лечения «Бисопрололом»: повышенная усталость, головные боли, приливы, нарушения сна, падение давления и головокружения при подъеме с постели, ухудшение слуха, симптомы со стороны ЖКТ, нарушения работы печени и почек, снижение потенции, мышечная слабость и судороги. Иногда пациенты жалуются на нарушения периферического кровообращения, что проявляется в виде снижения температуры или онемения конечностей, особенно пальцев ног и рук.
При наличии сопутствующих заболеваний бронхо-легочной системы, почек, печени, при сахарном диабете риск появления нежелательных эффектов выше, что указывает на обострение болезни.
«Дигоксин» - популярный бюджетный сердечный гликозид на основе растения наперстянки, который отпускается строго по рецепту врача (в таблетках) и должен применяться под его контролем. Инъекционное лечение проводится в условиях стационара при обострении ИБС и ХСН, таблетки назначают на постоянной основе в минимально эффективных дозах, поскольку препарат оказывает токсическое и сходное с наркотическим действие.
Лечебное действие заключается в изменении силы и амплитуды сокращений миокарда (дает сердцу энергию, поддерживает его в условия ишемии). Также лекарству свойственно сосудорасширяющее (уменьшает застойные явления) и некоторое мочегонное действие, что помогает снять отеки и уменьшить силу дыхательной недостаточности, проявляющейся в виде одышки.
Опасность «Дигоксина» и других сердечных гликозидов в том, что при передозировке они способны провоцировать нарушения сердечного ритма, вызванные повышенной возбудимостью миокарда.
При обострении ХСН препарат назначают в виде инъекций, подбирая индивидуальную дозировку с учетом тяжести состояния и возраста пациента. При стабилизации состояния переходят на таблетки.
Обычно стандартная разовая доза препарата составляет 0,25 мг. Кратность приема может варьироваться от 1 до 5 раз в день с равными интервалами. В острой стадии ХСН суточная доза может достигать 1,25 мг, при стабилизации состояния на постоянной основе нужно принимать поддерживающую дозу – 0,25 (реже 0,5) мг в сутки.
При назначении препарата детям учитывают вес пациента. Эффективная и безопасная доза рассчитывается как 0,05-0,08 мг на кг массы тела. Но препарат назначают не постоянно, а в течение 1-7 дней.
Дозировку сердечного гликозида должен назначать врач с учетом состояния и возраста пациента. При этом очень опасно корректировать дозы самостоятельно или принимать 2 препаратами с таким действием одновременно.
«Дигоксин» не назначают при нестабильной стенокардии, выраженных нарушениях сердечного ритма, АВ-блокаде сердца 2-3 степени, тампонаде сердца, синдроме Адамса-Стокса-Морганьи, изолированном стенозе двустворчатого клапана и стенозе аорты, врожденной аномалии сердца, носящей название синдрома Вольфа-Паркинсона-Уайта, гипертрофической обструктивной кардиомиопатии, ендо, пери- и миокардитах, аневризме грудного отдела аорты, гиперкальциемии, гипокалиемии и некоторых других патологиях. Список противопоказаний довольно велик и включает синдромы, имеющие множественные проявления, поэтому решение о возможности применения данного препарата может принимать лишь специалист.
Имеются у «Дигоксина» и побочные эффекты. К ним можно отнести нарушения сердечного ритма (как следствие неправильно подобранной дозы и передозировки), ухудшение аппетита, тошнота (нередко с рвотой), нарушения стула, сильная слабость и высокая утомляемость, головные боли, появление «мушек» перед глазами, снижение уровня тромбоцитов и нарушение свертываемости крови, аллергические реакции. Чаще всего появление этих и других симптомов связывают с приемом больших доз препарата, реже с длительной терапией.
«Спиронолактон» относится к антагонистам минералкортикоидов. Оказывает мочегонное действие, способствуя выведению натрия, хлора и воды, но задерживая калий, необходимый для нормального функционирования сердца, поскольку в основном на этом элементе основывается его проводящая функция. Способствует снятию отеков. Применяется в качестве вспомогательного средства при застойной сердечной недостаточности.
При ХСН препарат назначают в зависиммости от фазы болезни. При обострении могут назначать препарат как в виде инъекций, так и в таблетках в дозировке 50-100 мг в сутки. При стабилизации состояния длительно назначается поддерживающая доза 25-50 мг. При нарушении баланса калия и натрия в сторону уменьшения первого, доза может быть увеличена до установления нормальной концентрации микроэлементов.
В педиатрии расчет эффективной дозировки проводят исходя из соотношения 1-3 мг спиронолактона на каждый килограмм массы тела пациента.
Как видим, здесь тоже подбор рекомендованной дозы индивидуален, как и при назначении многих других препаратов, применяемых в кардиологии.
Противопоказаниями к применению диуретика могут быть: избыток калия или низкий уровень натрия в организме, патология, связанная с отсутствием мочеиспускания (анурия), тяжелые заболевания почек с нарушением их работоспособности. Препарат не назначают беременным женщинам и кормящим мамам, а так же тем, у кого имеется непереносимость компонентов препарата.
Осторожность в применении лекарства нужно соблюдать пациентам с АВ-блокадой сердца (возможно обострение), избытком кальция (гиперкальциемия), метаболическим ацидозом, сахарным диабетом, при нарушениях менструального цикла, заболеваниях печени.
Прием препарата может вызывать головные боли, сонливость, нарушения равновесия и координации движений (атаксию), увеличение молочных желез у мужчин (гинекомастию) и нарушение потенции, изменения характера менструаций, огрубение голоса и излишнее оволосение у женщин (гирсутизм), боли в эпигастрии и расстройства работы ЖКТ, кишечные колики, нарушения работы почек и баланса минералов. Возможны кожные и аллергические реакции.
Обычно побочные симптомы наблюдаются при превышении необходимой нормы. При недостаточной дозировке могут появляться отеки.
«Магникор» - препарат, препятствующий образованию тромбов, на основе ацетилсалициловой кислоты и гидроксида магния. Одно из эффективных средств антитромботической терапии, назначаемой при сердечной недостаточности. Оказывает обезболивающее, противовоспалительное, антиагрегантное действие, влияет на функцию дыхания. Гидроксид магния снижает негативное действие ацетилсалициловой кислоты на слизистую ЖКТ.
При фиброэластозе эндомиокарда препарат назначают в профилактических целях, поэтому придерживаются минимально эффективной дозы – 75 мг, что соответствует 1 таблетке. При ишемии сердца вследствие тромбообразования и последующего сужения просвета коронарных сосудов начальная доза составляет 2 таблетки, а поддерживающая соответствует профилактической.
Превышение рекомендованных дозировок значительно повышает риск кровотечений, которые трудно остановить.
Дозировки указаны для взрослых пациентов в связи с тем, что препарат содержит ацетилсалициловую кислоту, прием которой в возрасте до 15 лет может иметь тяжелые последствия.
Препарат не назначают пациентам детского и младшего подросткового возраста, при непереносимости ацетилсалициловой кислоты и других компонентов лекарственного средства, «аспириновой» астме (в анамнезе), остром течении эрозивного гастрита, язвенной болезни, геморрагическом диатезе, тяжелых заболеваниях печени и почек, в случае тяжелой декомпенсированной сердечной недостаточности.
При беременности «Магникор» назначают лишь в случае крайней необходимости и только в 1-2 триместре, учитывая возможное негативное действие на плод и течение беременности. В 3 триместре беременности такое лечение нежелательно, поскольку оно способствует снижению сократительной способности матки (затяжные роды) и может вызывать сильнейшие кровотечения. У плода возможны: легочная гипертензия и нарушения работы почек.
К побочным действия препарата относят симптомы со стороны ЖКТ (диспепсия, эпигастральные и абдоминальные боли, некоторый риск желудочных кровотечений с развитием железодефицитной анемии). На фоне приема лекарства возможны носовые кровотечения, кровоточивость десен и органов мочевыводящей системы,
При передозировке возможны головокружения, обмороки, появление звона в ушах. Нередки аллергические реакции, особенно на фоне повышенной чувствительности к салицилатам. А вот анафилаксия и дыхательная недостаточность относятся к редким побочным реакциям.
Подбор препаратов в составе комплексной терапии и рекомендованных дозировок должен быть строго индивидуальным. Особую осторожность нужно проявлять в лечении беременных женщин, кормящих мама, детей и пациентов преклонного возраста.
Народное лечение и гомеопатия
Фиброэластоз сердца – серьезное и тяжелое заболевание с характерным прогрессирующим течением и практическим отсутсвием шансов на выздоровление. Понятно, что эффективное лечение такой болезни народными средствами невозможно. Рецепты народной медицины, которые в основном сводятся к лечению травами, могут применяться лишь как вспомогательные средства и только с разрешения врача, чтобы не осложнить и без того плохой прогноз.
Что касается средств гомеопатии, то их применение не возбраняется, а может входить в состав комплексного лечения сердечной недостаточности. Правда, в данном случае речь идет не столько о лечении, сколько о профилактике прогрессирования ХСН.
Назначать препараты должен опытный гомеопат, а вопросы возможности их включения в состав комплексной терапии находятся в компетенции лечащего врача.
Какие же гомеопатические препараты помогают задержать прогрессирование сердечной недостаточности при фиброэластозе? При острой сердечной недостаточности гомеопаты обращаются к помощи препаратов: Арсеникум албум, Антимониум тартарикум, Карбо вегетабилис, Ацидум оксаликум. Несмотря на сходство показаний при выборе эффективного препарата врачи опираются на внешние проявления ишемии в виде цианоза (его степени и распространенности) и характер болевого синдрома.
При ХСН в состав поддерживающей терапии можно включать: Лахезис и Наю, Ликопус (на начальных стадиях расширения сердца), Лауроцеразус (при одышке в состоянии покоя), Латродектус мактанс (при клапанных патологиях), препараты боярышника (особенно полезны при поражениях эндомиокарда).
При сильном сердцебиении для симптоматического лечения могут быть назначены: Спигелия, Глоноинум (при тахикардии), Аурум металликум (при гипертензии).
Для снижения выраженности одышки помогают: Гринделия, Спонгия и Лахегис. Для купирования сердечных болей могут быть назначены: Кактус, Цереус, Ная, Купрум, для снятия на этом фоне тревожности – Аконитум. При развитии сердечной астмы показаны: Дигиталис, Лауроцэразус, Ликопус.
Профилактика
Профилактика приобретенного фиброэластоза сердца и легких заключается в предупреждении и своевременном лечении инфекционно-воспалительных заболеваний, особенно если дело касается поражения жизненно важных органов. Эффективное лечение основного заболевания помогает предотвратить опасные последствия, к которым как раз и относится фиброэластоз. Это прекрасный повод хорошо позаботиться о своем здоровье и здоровье последующих поколений, так называемая работа на здоровое будущее и долголетие.
Прогноз
Изменения в соединительной ткани при фиброэластозе сердца и легких считаются необратимыми. Хотя некоторые препараты при длительной терапии и способны несколько уменьшить толщину эндокарда, излечения они не гарантируют. Хотя это состояние не всегда смертельно, прогноз все еще относительно неблагоприятный. 4-летняя выживаемость составляет 77%. [14]
Наихудший прогноз, как мы уже упоминали, при врожденной форме фиброэластоза сердца, проявления сердечной недостаточности при котором видны уже в первые недели и месяцы жизни ребенка. Спасти малыша может лишь пересадка сердца, что само по себе является рискованной операцией в столь раннем периоде, а сделать ее нужно до 2 лет. Больше такие дети обычно не живут.
Другие операции позволяют лишь избежать ранней смерти ребенка (и то не всегда), но полностью излечить его от сердечной недостаточности не могут. Смерть наступает при декомпенсации и развитии дыхательной недостаточности.
Прогноз фиброэластоза легких зависит от особенностей течения болезни. При молниеносном развитии симптомов шансы крайне малы. Если болезнь прогрессирует постепенно, пациент может прожить порядка 10-20 лет, вплоть до наступления дыхательной недостаточности из-за изменений в альвеолах легких.
Многих трудноизлечимых патологий можно избежать, если соблюдать меры профилактики. В случае фиброэластоза сердца это, в первую очередь, предотвращение тех факторов, которые могут повлиять на развитие сердца и кровеносной системы плода (за исключение наследственной предрасположенности и мутаций, перед которыми медики бессильны). Если их избежать не удалось, ранняя диагностика помогает выявить патологию на этапе, когда возможно прерывание беременности, которое в данной ситуации считается гуманным.

