Медицинский эксперт статьи
Новые публикации
Биопсия лимфоузла
Последняя редакция: 23.04.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
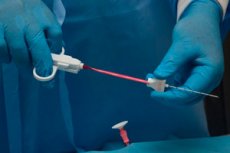
Для того чтобы разобраться в причинах увеличения лимфатических узлов, необходимо провести ряд диагностических исследований. Наиболее информативным и распространенным методом диагностики в настоящее время считается биопсия лимфоузла. Речь идет о процедуре, в ходе которой изымается частичка биоматериала для дальнейшего исследования.
В человеческом организме лимфоузлы играют роль своеобразных фильтрующих станций, притягивающих и нейтрализующих болезнетворные микроорганизмы. При попадании патогенов в узел происходит его увеличение, что также характерно для воспалительных реакций или злокачественных процессов. Чтобы понять, какая именно патология происходит в лимфатическом звене, и выполняют такую процедуру, как биопсия. [1]
Чем отличается пункция от биопсии лимфоузлов?
Гистологический анализ назначается для диагностики многих патологий, поскольку успешно помогает определить тип болезненного процесса, обозначить его фазу, дифференцировать опухоль и пр. Зачастую именно это исследование позволяет точно установить диагноз и назначить правильное лечение.
Лимфатические узлы представляют собой основные звенья иммунной системы организма. Это «склады» специфической ткани, которая обеспечивает созревание T и B-лимфоцитов, формирует плазматические клетки, вырабатывающие антитела, а также очищает лимфу. Бактерии и чужеродные частицы с током лимфы фильтруются в лимфоузлах. При их избытке активируется механизм защиты организма, продуцируются иммуноглобулины, формируется клеточная память. Все эти реакции – неотъемлемая часть иммунитета, устранения инфекционных и злокачественных агентов.
Такая защита в норме всегда срабатывает, а сам человек может и не подозревать о том, что в его организме происходят подобные реакции. Лишь при массивной атаке или при падении иммунитета узлы могут увеличиться, возможно появление болей. Однако у большинства пациентов все приходит в норму уже через несколько дней.
Если же увеличиваются сразу несколько групп лимфоузлов, самочувствие больного резко ухудшается, повышается температура, появляются другие болезненные признаки, то в подобной ситуации требуется диагностика, включающая в себя биопсию или пункцию лимфатического узла. Зачастую эти понятия принимают за синонимы, но это не совсем так.
Если говорят о пункционном проколе, предполагающем сбор жидкостного секрета с клетками для дальнейшего цитологического исследования, то обычно применяют термин «пункция». О биопсии упоминают, если подразумевается изъятие большой порции биоматериала с последующим гистологическим анализом.
Пункция – это малоинвазивная тонкоигольная процедура, практически безболезненная. При биопсии лимфоузла требуется более травматичное вмешательство, часто с применением скальпеля. Однако существует также понятие «пункционной биопсии», при которой узел прокалывают более толстым игольчатым приспособлением, позволяющим отобрать необходимое количество ткани.
Показания
При проведении диагностики лимфопролиферативных и злокачественных патологий важно не только морфологически подтвердить диагноз, но и детализировать его путем цитологии и гистологии. Подобную информацию удается получить при помощи пункции и биопсии лимфоузла.
Пункцию применяют в качестве ориентировочной диагностической манипуляции. Для определения лимфопролиферативной патологии пункция не подходит: требуется проведение биопсии (либо эксцизионной, либо пункционной), с дальнейшим цитологическим и гистологическим исследованием биоптата.
Показаниями к пункции могут стать:
- увеличенный одиночный лимфатический узел, без сформированных конгломератов и без признаков лимфопролиферативной патологии;
- УЗИ признаки жидкостного образования;
- необходимость в изъятии биоматериала для вспомогательного обследования после выполнения биопсии.
Биопсия лимфоузла является хирургическим вмешательством, которое выполняют с использованием местного или общего обезболивания. В результате процедуры получают частицу лимфатического звена, либо весь узел, для дальнейшего исследования. Микроскопический анализ – это залог точной и правильной диагностики.
Базовыми показаниями к биопсии становятся:
- высокие риски развития опухолевого процесса согласно клинической информации;
- лимфаденопатия невыясненного происхождения (все задействованные методы диагностики не помогли в постановке диагноза);
- отсутствие эффективности проведенной терапии.
Нельзя точно сказать, при каком размере лимфатического узла биопсия является обязательной. Однако большинство специалистов считают, что лимфоузел, размеры которого превышают 30 мм, и это не связано с инфекционным процессом, требует выполнения биопсии.
Иногда одного биопсийного исследования бывает недостаточно: пациенту назначают повторные процедуры. Подобное возможно, если в ходе предыдущей биопсии были обнаружены множественные гистологические изменения:
- омертвение лимфоузла;
- синусный гистиоцитоз;
- склероз;
- паракортикальный ответ с присутствием большого количества макрофагов и плазматических клеток.
Подготовка
Подготовительный этап перед биопсией лимфоузла может включать в себя консультирование у терапевта, хирурга, эндокринолога, анестезиолога, онколога и гематолога. Обязательно выполняется общий и биохимический анализ крови, исследование свертывающей системы крови.
Ультразвуковое исследование назначают с целью уточнения расположения патологического очага.
Врач заранее проводит беседу с пациентом:
- уточняет аллергологический статус;
- получает информацию о принимаемых лекарственных средствах;
- у женщин уточняет фазу менструального цикла и исключает вероятность беременности.
Если пациент принимает препараты, разжижающие кровь, то их отменяют за 7-10 суток до биопсии.
Если процедура будет выполняться с использованием общей анестезии, то подготовка проводится более тщательно:
- запрещается прием пищи и воды в день вмешательства;
- ужин накануне должен быть максимально легким, с употреблением преимущественно растительной легкоусвояемой пищи;
- за 2-3 дня до вмешательства не следует принимать алкоголь, нежелательно курить;
- наутро, прежде чем отправиться на процедуру биопсии, пациент должен принять душ без применения лосьонов и кремов для тела.
Техника проведения биопсии лимфоузла
Биопсия неглубоко расположенных лимфоузлов обычно непродолжительна по времени – для многих пациентов процедура завершается примерно через 20 минут. Обычно используют местное обезболивание, хотя в целом прокол считается безболезненным. Если используется контроль УЗИ, то доктор при помощи ультразвукового датчика уточняет локацию болезненной структуры, ставит специальную отметку, которая отражается на мониторе. Кожные покровы в зоне прокола обрабатывают антисептиком, а затем анестетиком, либо делают инъекцию обезболивающего препарата. Пациент лежит на кушетке горизонтально, либо находится в сидячем положении. Если биопсия выполняется в области шеи, то её специальным образом фиксируют, а пациенту объясняют о необходимости временно не совершать глотательные движения. При выполнении биопсии больной должен сохранять полную неподвижность.
После взятия необходимого количества биологического материала зону прокола обрабатывают антисептиком. Может быть рекомендовано прикладывание холодного сухого компресса на полчаса.
Нет необходимости длительного пребывания в клинике, либо помещения пациента в стационар: он может отправиться домой самостоятельно, если отсутствуют другие основания для его удержания. В первое время после процедуры важно избегать физических нагрузок.
Если требуется взять биопсию из глубоко расположенного узла, то может потребоваться применение общей анестезии. В подобной ситуации больной после диагностики не отправляется домой, а остается в клинике – от нескольких часов до 1-2 суток.
Открытая биопсия требует особого набора инструментов: кроме скальпеля, это зажимы, коагулирующий аппарат, материалы для накладывания швов. Такое вмешательство продолжается до 60 минут. Доктор выбирает необходимый для биопсии лимфоузел, фиксирует его при помощи пальцев, затем выполняет разрез кожного покрова длиной 4-6 см. Рассекает подкожный жировой слой, раздвигает мышечные волокна, сеть нервов и сосудов. Если требуется удалить один или несколько узлов в ходе биопсии, то хирург предварительно перевязывает сосуды, для исключения кровотечения, истечения лимфы, а также распространения опухолевых клеток (если речь идет о злокачественном процессе). После удаления лимфоузлов доктор отправляет их для исследования, ещё раз проводит ревизию раны, ушивает разрезы. В некоторых случаях оставляется дренирующее приспособление, которое удаляют через 24-48 часов. Снятие швов проводят в течение недели.
Как проводится биопсия лимфоузлов?
Взятие биопсии в том или ином лимфоузле может иметь свои особенности, что зависит от локализации, глубины расположения структуры, а также от присутствия вблизи поврежденного звена жизненно-важных органов и крупных сосудов.
- Биопсия лимфоузла на шее может быть назначена при отоларингологических, стоматологических проблемах – наиболее частых причинах лимфаденопатии. Если лимфаденопатия имеет неясное происхождение, то вначале назначают УЗИ, и только после этого, если необходимо – биопсию. Лимфатические узлы увеличиваются при злокачественных опухолях, так как в лимфососуды, которые дренируют отдельную область, проникают раковые клетки. В дальнейшем эти клетки оседают в фильтрующих узлах, как метастазы, и начинают развиваться. Часто при онкологии поражение лимфоузлов происходит «по цепочке», что отлично определяется при прощупывании. Биопсия на шее может быть выполнена, как проколом иглой с изъятием материала, так и оперативным доступом с полным удалением звена для гистологического анализа.
- Биопсия сторожевого лимфоузла при меланоме выполняется по аналогии с биопсией при раке молочной железы. Если имеется информация о метастазировании в отдаленные органы и лимфоузлы, то выполнение биопсии считается бесполезным. При отсутствии метастазов биопсия сторожевого узла вполне оправдана. Обычно её проводят после удаления самой меланомы. Визуализировать лимфоузел возможно при помощи различных рентгенологических методов.
- Биопсия подмышечного лимфоузла выполняется при сидячем положении больного, который поднимает руку кверху и отводит её немного назад. Чаще всего такая процедура проводится при поражении молочной железы: лимфа течет по сосудам к узлам, расположенным в подмышечной впадине с этой же стороны. Такие лимфоузлы образуют своеобразную подмышечно-узловую цепочку. Её поражение играет важную роль для планирования лечебной схемы при патологии молочной железы. Исследование уместно также при меланоме или плоскоклеточном раке верхней конечности, при лимфогранулематозе.
- Биопсия паховых лимфоузлов выполняется из положения пациента лежа на кушетке, нога (правая или левая, в зависимости от стороны поражения) отводится в сторону. Такое исследование чаще всего назначается при подозрении опухолевых процессов (рак яичка, наружных половых органов, шейки матки, предстательной железы, мочевого пузыря, прямой кишки), либо в случае, если выяснить причину лимфаденопатии другими способами не удается (например, при лимфогранулематозе или ВИЧ-инфекции).
- Биопсия надключичного лимфоузла всегда вызвана подозрениями достаточно серьезных патологий: во многих случаях это опухоли – метастазы рака или лимфомы, расположенных в грудной клетке или брюшной полости. Надключичный лимфоузел с правой стороны может давать о себе знать при опухолевых процессах средостения, пищевода, легкого. К лимфоузлу с левой стороны подходит лимфа от внутригрудных органов и брюшной полости. Воспалительные заболевания также могут вызывать надключичную лимфаденопатию, но происходит это значительно реже.
- Биопсия лимфоузла средостения выполняется в области проекции верхней трети внутригрудного трахеального отдела, от верхнего края подключичной артерии или легочной верхушки к точке пересечения верхней границы левой плечеголовной вены и средней трахеальной линии. Наиболее частые показания к биопсии лимфоузлов средостения: лимфопролиферативные новообразования, туберкулез, саркоидоз.
- Биопсия лимфоузла в легком – это распространенная процедура при онкологических заболеваниях, туберкулезе, саркоидозе. Зачастую лимфаденопатия становится единственными признаком патологии, поскольку многие легочные болезни протекают бессимптомно. В любом случае, прежде чем установить окончательный диагноз, доктор должен выполнить биопсию и получить гистологическую информацию.
- Биопсия лимфоузлов брюшной полости назначается при подозрении опухолевых процессов в желудочно-кишечном тракте, органах женской и мужской репродуктивной сферы, системе мочевыделения. Зачастую увеличенные лимфоузлы брюшной полости отмечаются при гепатоспленомегалии. Биопсию делают как для основной, так и для дифференциальной диагностики. Большая численность лимфоузлов брюшной полости располагается пристеночно по ходу брюшины, вдоль сосудов, в брыжейке и вдоль кишечника, у сальника. Увеличение их возможно при поражении желудка, печени, кишечника, поджелудочной железы, матки, придатков, предстательной железы, мочевого пузыря.
- Биопсия подчелюстного лимфоузла может быть назначена при патологиях зубов, десен, щек, гортанной области и глотки, если обнаружить причину лимфаденопатии не удается, а также при подозрении метастазов ракового процесса или лимфомы.
- Биопсия при раке лимфоузлов проводится при отсутствии метастазов в отдаленные органы и лимфатические узлы. В противном случае процедура считается бессмысленной для пациента. Если отдаленного метастазирования нет, то приступают, прежде всего, к исследованию первого по цепочке, «сторожевого» лимфоузла.
- Биопсия забрюшинного лимфоузла уместна при злокачественных процессах мужской и женской половой сферы. Примерно 30% пациентов уже на первой стадии рака имеют микроскопические метастазы в лимфоузлах, которые не удается определить с помощью компьютерной томографии или маркеров. Биопсию проводят, как правило, с той стороны, где располагался первичный опухолевый очаг. Обычно процедура выполняется в рамках забрюшинной лимфаденэктомии.
- Биопсия внутригрудных лимфоузлов – это обязательное исследование при подозрении рака легких, пищевода, вилочковой железы, молочной железы, лимфомы и лимфогранулематоза. В узлы средостения также могут распространяться метастазы из брюшной полости, таза, забрюшинного пространства (почки, надпочечники) в запущенных стадиях.
- Биопсия паратрахеальных лимфоузлов часто выполняется пациентам с онкологическим поражением легкого. Паратрахеальные лимфоузлы располагаются между верхне-средостенными и трахеобронхиальными узлами. При первичном опухолевом процессе с одноименной стороны их поеределяют как ипсилатеральные, а при отсутствии первичной опухоли – как контралатеральные.
Лимфатическая жидкость течет по соответствующим сосудам. Если в неё попадают раковые клетки, то они оказываются, в первую очередь, в первом лимфоузле цепочки. Такой первый узел называется сторожевым, или сигнальным. Если в сторожевом лимфоузле раковые клетки не обнаруживаются, то последующие узлы в теории должны быть здоровыми.
Виды биопсий
Выделяют несколько разновидностей биопсии лимфоузлов, что зависит от техники изъятия биоматериала. Некоторые типы процедур выполняются поэтапно: вначале делают игольную пункцию, а потом – открытое вмешательство, если пункции оказалось недостаточно для диагностики. Открытый способ биопсии обязателен, если результат цитологии оказался неопределенным, сомнительным, приблизительным.
- Открытая биопсия лимфоузла – это наиболее сложный и инвазивный вариант подобной диагностики. В ходе процедуры используют скальпель, а для исследования отбирают весь узел, а не только его часть. Такое вмешательство зачастую является единственно правильным при подозрении злокачественных процессов.
- Пункционная биопсия лимфоузла является относительно щадящей и неболезненной процедурой, не доставляющей особенного дискомфорта пациентам. В ходе выполнения диагностики применяют мандрен, играющий роль стилета. При помощи мандрена отсекают и захватывают необходимое количество биоматериала. Пункционная биопсия предполагает использование местного обезболивания, не требует помещения пациента в стационар.
- Эксцизионная биопсия лимфоузла – это термин, который зачастую применяется по отношению к открытой биопсии, с импользованием общего наркоза. Выполняется удаление пораженного узла через выполнение разреза.
- Трепан биопсия лимфоузла предполагает применение специальной крупной иглы с выемками, которые позволяют изъять частицу ткани необходимого размера.
- Тонкоигольная биопсия лимфоузла называется аспирационной: она предполагает использование тонкого полого игольчатого приспособления. Обычно узел прощупывают и прокалывают: если же это сделать невозможно, то используют ультразвуковой контроль. Как правило, тонкоигольную биопсию назначают при необходимости исследования подчелюстных или надключичных лимфоузлов, при обнаружении метастазов лимфоидных структур.
Биопсия лимфоузлов под контролем УЗИ
Наиболее приемлемой техникой биопсии лимфоузлов в настоящее время специалисты считают прицельную пункционную процедуру, или так называемую «биопсию под визуальным УЗИ-контролем».
Речь идет о процессе изъятия образца биоматериала, который выполняется под наблюдением УЗИ: в результате расположение и введение пункционной иглы проводится более точно и безопасно. Это крайне важно для доктора, поскольку часто подозрительный лимфоузел находится в глублежащих тканях рядом с жизненно важными органами, либо имеет небольшие размеры, что значительно затрудняет процедуру.
Ультразвуковое наблюдение помогает ввести инструмент четко в необходимое место, без риска повреждения рядом расположенных тканей и органов. В итоге минимизируется опасность развития осложнений.
Каким именно способом визуализируется требуемая зона, определяет врач. Дополнительным достоинством методики является не только безопасность, но и её дешевизна: никакого ультрасовременного и дорогого оборудования не нужно.
Биопсия с УЗИ особенно рекомендуется, если требуется рассмотреть не только пораженную структуру, но и выяснить особенность кровообращения возле неё. Такой подход позволит избежать травмирования сосудов, исключит выход крови в ткани.
Для процедуры используются специальные иглы с концевыми датчиками. Это несложное приспособление помогает четко следить за положением иглы и её продвижением.
Восстановительный период после такого вмешательства протекает быстрее и комфортнее для пациента. [2]
Противопоказания к проведению
Прежде чем направить пациента на биопсию лимфоузла, врач назначит ему ряд исследований и анализов, которые необходимы для исключения противопоказаний к данной процедуре. Базовая предварительная диагностика – это общий анализ крови и оценка качества свертываемости. Биопсию не проводят при склонности к кровотечениям – например, пациентам, страдающим гемофилией, поскольку во время вмешательства могут травмироваться сосуды.
Биопсия лимфоузла противопоказана при гнойных процессах в зоне выполнения пункции. Нежелательно делать процедуру беременным или кормящим женщинам, а также в период менструального кровотечения.
В целом, специалисты выделяют такой список противопоказаний:
- нарушения со стороны свертывающей системы крови (врожденные нарушения, приобретенные, либо временные – то есть, связанные с приемом соответствующих медикаментов, разжижающих кровь);
- уровень тромбоцитов ниже 60 тысяч на мкл;
- уровень гемоглобина меньше 90 г/литр;
- МНО превышающее 1,5;
- протромбиновое время, превышающее норму на 5 сек.;
- инфекционно-воспалительные процессы в области проведения биопсии;
- месячные кровотечения у женщин в день выполнения процедуры;
- декомпенсированные хронические патологии;
- лечение нестероидными противовоспалительными препаратами на протяжении последней недели.
Нормальные показатели
Микроскопическое исследование биоптата лимфоузла пациента считается наиболее важным в диагностическом аспекте онкологических патологий, помогает оценить качество медикаментозной терапии.
Гистология лимфоузлов является мелким оперативным вмешательством, в ходе которого отнимается небольшая частица ткани для дальнейшего исследования. При помощи биопсии лимфоузла специалисты могут изучить особенности его строения, обнаружить болезненные отклонения, заметить признаки воспалительной реакции.
Лимфатический узел – это базовое звено защитной системы в организме, которое является соединительным элементом между лимфатическими сосудами. Лимфоузлы позволяют побороть инфекционное вторжение путем выработки лейкоцитов – специфических клеток крови. В узле улавливается микробная и вирусная инфекция, злокачественные клетки.
Биопсия лимфоузла помогает выявить присутствие атипичных клеток, определить специфику инфекционного воспалительного процесса, доброкачественных опухолей, гнойных патологий. Биопсию чаще всего проводят в паховой, подмышечной, нижнечелюстной и заушной области.
Биопсию назначают пациентам, которым необходимо выяснить тип опухолевого процесса – в особенности при подозрении злокачественной патологии. Нередко диагностику назначают для определения инфекционных болезней.
Результаты биопсии лимфоузла
После исследования биоптата (материала, полученного путем биопсии лимфоузла) и обнаружения частиц патологии специалисты начинают подсчет клеточных структур и выводят лимфаденограмму. Для этой цели используют иммерсионный метод микроскопического наблюдения, позволяющий дифференцировать не меньше полутысячи клеток и рассчитать их процентное присутствие.
Данные лимфаденограммы крайне необходимы и ценны для диагностики неспецифической формы лимфаденита.
Норма результатов лимфаденограммы:
|
Содержание соответствующих типов клеток |
Процентный показатель |
|
Лимфобластов |
От 0,1 до 0,9 |
|
Пролимфоцитов |
От 5,3 до 16,4 |
|
Лимфоцитов |
От 67,8 до 90 |
|
Ретикулярных клеток |
От 0 до 2,6 |
|
Плазмоцитов |
От 0 до 5,3 |
|
Моноцитов |
От 0,2 до 5,8 |
|
Тучных клеток |
От 0 до 0,5 |
|
Нейтрофильных гранулоцитов |
От 0 до 0,5 |
|
Эозинофильных гранулоцитов |
От 0 до 0,3 |
|
Базофильных гранулоцитов |
От 0 до 0,2 |
В биологическом материале, изъятом в ходе биопсии лимфоузла, присутствуют преимущественно зрелые лимфоциты с пролимфоцитами. Их суммарное число может составлять от 95 до 98% всех клеточных структур.
Реактивный лимфаденит проявляется повышением числа ретикулярных клеток, обнаружением макрофагов и иммунобластов.
При остром лимфадените наблюдается повышение количества макрофагов и нейтрофилов.
Осложнения после процедуры
Обычно диагностическая биопсия лимфоузлов проходит без каких-либо сложностей. Лишь в отдельных случаях развиваются осложнения:
- кровоточивость на фоне случайной травмы сосудов при выполнении биопсии;
- выделение лимфы из ранки;
- парестезии, нарушение чувствительности зоны проведения вмешательства;
- инфицирование, связанное с попаданием инфекционного возбудителя – в частности, во время процедуры;
- трофические нарушения, связанные с механическими травмами нервных структур.
У некоторых пациентов возможно нарушение сознания, головокружение, слабость. Состояние должно нормализоваться в течение 1-2 суток.
Опасные симптомы, требующие срочного врачебного вмешательства:
- повышение температуры, лихорадка;
- появление сильной, пульсирующей, нарастающей боли в области проведения биопсии лимфоузла;
- выделение крови или гноя из ранки;
- покраснение, отек места проведения биопсии.
Последствия после процедуры
Биопсия лимфоузла не проводится, если у пациента имеются какие-либо противопоказания. В противном случае возможно развитие неблагоприятных последствий. Например, если человек страдает нарушениями со стороны свертывающей системы крови, даже обычная пункционная биопсия может закончиться кровотечением.
Чтобы не допустить появления послепроцедурных проблем, биопсия лимфоузла должна выполняться специалистом, с соблюдением всех требуемых условий, правил асептики и антисептики.
В некоторых случаях возможно появление таких неприятностей:
- присоединение инфекции;
- кровоточивость ранки;
- повреждение нервов.
Тем не менее, процент развития негативных последствий сравнительно мал. А вот информация, полученная в ходе биопсии, представляет большую ценность для врача, позволяя поставить правильный диагноз и назначить соответствующее эффективное лечение.
Уход после процедуры
Обычно процедура биопсии лимфоузла не является сложной и достаточно хорошо переносится пациентами. После изъятия биоматериала путем аспирации или пункции на кожных покровах остается лишь место прокола, которое обрабатывают антисептическим раствором и заклеивают пластырем. Если же проводилась открытая биопсия, то на рану накладывают швы и перевязывают. Снятие швов проводят на протяжении недели.
Рану после проведения биопсии лимфоузла нельзя мочить. Необходимо обрабатывать антисептическими растворами для предупреждения инфицирования. Если вдруг повышается температура тела, место вмешательства отекает, кровоточит или беспокоит каким-либо другим образом, то нужно срочно посетить доктора.
Появление непродолжительных несильных болей после процедуры допускается.
Что нельзя делать после биопсии лимфоузлов:
- принимать ванну;
- купаться в бассейнах, открытых водоемах;
- посещать баню или сауну;
- практиковать мощные физические нагрузки.
Подобные ограничения действуют примерно в течение 2-х недель после процедуры, что зависит от типа и масштаба такого вмешательства, как биопсия лимфоузла.

