Медицинский эксперт статьи
Новые публикации
Розацеа
Последняя редакция: 23.04.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Розацеа одно из самых распространенных кожных заболеваний, с которым приходится сталкиваться практикующему дерматологу. История изучения розацеа продолжительна и витиевата. Основные симптомы заболевания известны с античных времен и практически не подверглись патоморфозу, однако до сих пор не существует общепринятого определения этой болезни.
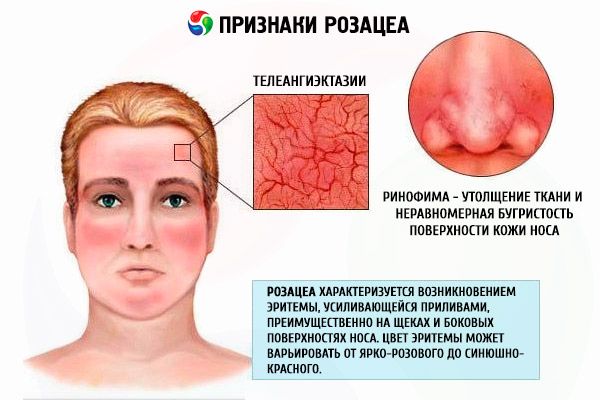
За рубежом принято клиническое определение розацеа как заболевания, проявляющегося стойкой эритемой центральной части лица, особенно выступающих поверхностей, с хорошо заметными на ее фоне расширенными сосудов кожи, нередко сопровождающегося появлением папулезных и папулопустулезных высыпаний, а также возможным развитием шишковидных деформаций ступающих частей лица.
 [1]
[1]
Код по МКБ-10
Причины розацеа
Розацеа чаще всего определяют как ангионевроз преимущественно венозного звена сосудистого сплетения дермы, исходя из наиболее широко принятой гипотезы патогенеза болезни.
Заболевание чаще развивается у лиц женского пола, второй-четвертой декаде жизни, имеющих генетически определенную предрасположенностью транзиторному покраснению кожи лица, реже шеи и так называемой зоне декольте.
Поскольку патологические изменения кожи больных розацеа локализуются в основном на лице, косметическая значимость заболевания и возникновение вторичных психосоматических проблем пациентов с розацеа привели к весьма активному участию общества в вопросах исследовании этой болезни. В результате в развитых странах образовались национальной общества по изучению розацеа, представляющие весьма влиятельные комиссии профессионалов, отслеживающие периодику по проблеме, осуществляющие, в том числе, и финансовую поддержку исследований в этой области. Являясь своеобразными информационными центрами, эти общества регулярно публикуют современные обобщенные взгляды экспертов по вопросам классификации, патогенеза и методов лечения. Часто эти взгляды не соответствуют исторически сложившимся.
Патогенез
Патогенез розацеа до сих пор остается неясен. Существует множество теорий, но ни одна из них не претендует на главенствующую роль, поскольку не является в полной мере доказанной. Одни из этих теорий основаны на результатах систематизированных исследований о связи развития розацеа с различными инициирующими факторами и нарушениями, другие - на результатах отдельных наблюдений.
Основными этиопатогенетическими механизмами считаются вазодилатация сосудистого сплетения дермы вследствие реализации врожденной особенности гипоталамо-гипофизарной сосудодвигательной деятельности, как одного из механизмов терморегуляции головного мозга в условиях повышения температуры (в результате действия физических или психоэмоциональных факторов), и связанного с этим притока крови в бассейне сонных артерий.
Воздействие ультрафиолетового облучения, которое, по мнению многих исследователей, приводит к раннему возникновению телеангиэктазий, не получило полного объяснения, и роль его в патогенезе розацеа продолжает дискутироваться. Совокупность паретически расширенных сосудов и продолжительного УФО приводит к дистрофическим изменениям межклеточного матрикса дермы и частичной дезорганизации волокнистых структур соединительной ткани вследствие накопления метаболитов и провоспалительных медиаторов. Этот механизм считается одним из основных в развитии гипертрофической розацеа.
Колонизация пищеварительной системы одной из субпопуляций Helicobacter руlory, продуцирующей цитотоксические вещества, стимулирующие выброс вазоактивных субстанций, таких как гистамин, лейкотриены, простагландины, фактор некроза опухоли и некоторые другие цитокины, считается одной из основных причин развития эритематозно-телеангиэктатической розацеа.
Чрезмерное употребление алкоголя, острой пищи и пряностей на сегодняшний день считается лишь фактором, усиливающим проявления заболевания, но не имеет этиологического значения. Так же, как и роль Demodex folliculorurn, являющегося типичным комменсалом, на данном этапе признается как фактор экзацербации кожного процесса преимущественно при папулезно-пустулезном типе розацеа.
Симптомы розацеа
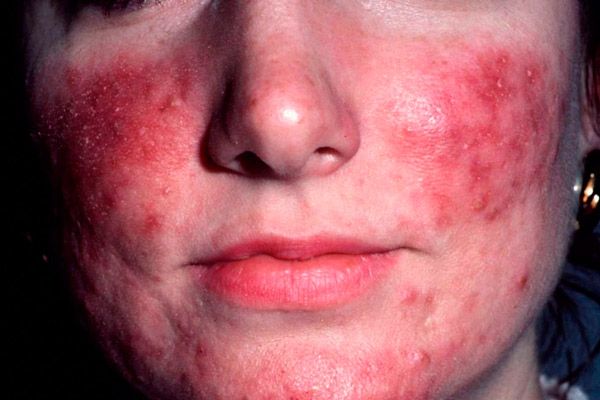
Клиническая картина эритематозно-телеангиэктатической розацеа характеризуется возникновением эритемы, вначале транзиторной, усиливающейся приливами, а затем превращающейся в стойкую, преимущественно на щеках и боковых поверхностях носа. Цвет эритемы может варьировать от ярко-розового до синюшно-красного в зависимости от продолжительна болезни. На фоне такой эритемы у больных появляются телеангиэктазии различного диаметра, скудное или умеренное шелушение и отечность кожи. Большая часть пациентов жалуются на ощущения жжения и покалывания в области эритемы.
Проявления заболевания усиливаются при воздействии низких и высоких температур, алкоголя, острой пищи и психоэмоционального напряжения. Для пациентов с этим типом розацеа характерна повышенная чувствительность кожи к наружным препаратам и УФО. Даже индифферентные кремы и солнцезащитные препараты могут вызывать усиление воспалительных проявлений. В анамнезе большинства из пациентов страдающих этим типом розацеа, нет перенесенных вульгарных угрей.
Формы
Вопросы классификации розацеа по настоящее время остается предметом дискуссий. Исторически считается, что для болезни характерно стадийное течение. Однако в классификация экспертного комитета американского Национального общества по изучению розацеа от 2002 г. указывается на существование 4 основных типов розацеи (эритематозно-телеангиэктатический тип, папулезно-пустулезный тип, фиматозный и глазной типы, соответствующие гипертрофической стадии и офтальморозацеа в отечественной классификации). Там же подвергается сомнению трансформация одного типа в другой, за исключением случаев развития ринофимы у больных папулопустулезным типом розацеа.
Папулопустулезная розацеа характеризуется аналогичной клинической картиной, однако при этом типе розацеа нет такого количества жалоб на ощущения со стороны эритемы, как при эритематозно-телеангиэктатическом типе. Больных преимущественно беспокоят папулезные высыпания. Они характеризуются ярко-красной окраской и перифолликулярным расположением. Отдельные папулы могут быть увенчаны небольшой округлой пустулой, однако таких папулопустулезных элементов немного. Шелушение обычно отсутствует. Возможно формирование стойкого отека по месту распространенной эритемы, что чаще встречается у мужчин.
Фиматозный, или гипертрофический, тип розацеа характеризуется значительным утолщением ткани и неравномерной бугристостью поверхности кожи. Возникновение таких изменений на коже носа называют ринофимой, метафимой - если поражена кожа лба; гнатофима - это шишковидное изменение подбородка, отофима - ушных раковин (бывает и монолатеральным); значительно реже процесс захватывает веки - блефарофима. Различают 4 гистопатологических варианта шишковидных образований: гландилярный, фиброзный, фиброангиоматозный и актинический.
Окулярный тип, или офтальморозацеа, клинически преимущественно представлен сочетанием блефарита и конъюнктивита. Рецидивирующий халязион и мейбомиит часто сопровождают клиническую картину. Нередко встречаются конъюнктивальные телеангиэктазии. Жалобы пациентов неспецифичны, часто отмечаются жжение, зуд, светобоязнь, ощущение инородного тела. Офтальморозацеа может осложняться кератитом, склеритом и иритом, но на практике такие изменения встречаются редко. В редких случаях развитие глазных симптомов опережает кожную симптоматику.
Выделяют особые формы заболевания: люпоидная, стероидная, конглобатная, фульминантная, грамнегативная розацеа, розацеа с солидным персистирующим отеком (болезнь Морбигана) и др.
В частности, люпоидная розацеа (rosacea lupoides, гранулематозная розацеа, туберкулоид Левандовского) характеризуется образованием гранулемы по типу инородных тел. При диаскопии заметен желтовато-коричневатый цвет папул. Решающую роль в диагностике играет гистологическое исследование характерного элемента.
 [11]
[11]
Диагностика розацеа
Диагноз, по мнению американского комитета по изучению розацеа, основывается на анамнестических данных, свидетельствующих, в первую очередь, о существующей не менее 3 мес стойкой эритеме центральной части лица. Жалобы на жжение и покалывание в области такой эритемы, на сухость кожи и появление телеангиэктазий, на возникновение папул на фоне застойной эритемы, гипертрофию выступающих частей лица и выявление поражения глаз позволяют определить тип розацеа.
Что нужно обследовать?
Как обследовать?
Дифференциальная диагностика
В плане дифференциального диагноза необходимо в первую очередь исключить истинную полицитемию, болезни соединительной ткани, карциноид и мастоцитоз. Кроме того, необходимо дифференцировать розацеа от периорифицального или стероидного дерматита и контактных дерматитов, в том числе и фотодерматита. Лабораторная диагностика преимущественно идет путем исключения других болезней, поскольку до сих пор не существует каких-либо специфических тестов для верификации розацеа.
К кому обратиться?
Лечение розацеа
На сегодняшний день проблема лечения разработана гораздо лучше, чем патогенез и этиология розацеа. Терапевтическая тактика в большой степени зависит от клинического типа заболевания. Однако в основе успеха лечения розацеа лежат совместные усилия врача и пациента по определению провоцирующих факторов, которые строго индивидуальны. Чаще всего к ним относят метеорологические факторы: воздействие солнечного излучения, высоких и низких температур, ветер и связанное с ним абразивное воздействие; алиментарные: употребление горячих и газированных напитков, алкоголя, острых блюд и избыточного объема пищи; нейроэндокринные: эмоциональные воздействия, климактерический синдром и другие эндокринопатии, сопровождающиеся усилением кровообращения в бассейне сонных артерий; ятрогенные, включающие как препараты системного применения, вызывающие эритему лица (например, препараты никотиновой кислоты, амиодарон), так и наружные препараты, в том числе косметические препараты и моющие средства, обладающие раздражающим действием (водостойкая косметика и тонирующие препараты, удаление которых требует применения растворителей, а также моющие средства, содержащие мыло). Исключение или уменьшение действия этих факторов существенно влияет на течение болезни и сокращает затраты на медикаментозную терапию.
В основе лечебных мероприятий лежит обеспечение адекватного ежедневного ухода за кожей. В первую очередь он включает солнцезащитные препараты. Они должны подбираться с учетом повышенной чувствительности кожи больных розацеа. Наименьшим раздражающим действием обладают индифферентные препараты (диоксид титана, оксид цинка), блокирующие ультрафиолетовое облучение кожи за счет своих физических свойств. Препараты, содержащие химические фильтры ультрафиолета, которые можно рекомендовать пациентам с розацеа, не должны содержать лаурил-сульфата натрия, ментола и камфоры и, напротив, должны содержать силиконы (диметикон, циклометикон), значительно уменьшающие раздражающее действие солнцезащитных препаратов и обеспечивающие их водостойкость и низкую комедогенность.
В основе рекомендаций по ежедневному уходу за кожей лежит регулярное применение легких по консистенции, окрашенных в зеленый цвет, ожиривающих препаратов для ежедневного использования. Желательно наносить их тонким слоем 2 раза в день и в качестве основы для макияжа, которой предпочтительно представлен в форме пудры или взбалтываемой смеси. Необходимо помнить, что восстановление барьерных функций является очень важной составляющей терапии розацеа, которая характеризуется повышенной чувствительностью кожи.
В настоящее время считается, что наружное лечение является предпочтительным для всех типов розацеа, за исключением гипертрофического, при котором наиболее эффективными оказываются хирургическое лечение и системные синтетические ретиноиды. Многочисленные сравнительные исследования, проведенные в независимых центрах с соблюдением принципов доказательной медицины, продемонстрировали отсутствие статистически достоверных данных о превосходящей эффективности системного лечения. Например, показано, что эффективность системного применения тетрациклиновых антибиотиков не зависит от дозы и частоты применения препараты, и, видимо, не связана с их антимикробным действием. То же касается системного применений метронидазола, хотя он может служить альтернативой тетрациклиновым антибиотикам в случаях, когда последние противопоказаны. Несостоятельным оказались предположения об эффективности метронидазола в отношении Demodex spp., которые выживают в условиях высоких концентраций метронидазола. Эти препараты, тем не менее, продолжают широко использоваться, но применение их не санкционировано такими организациями, как Федеральное управление по контролю над качеством медикаментов и пищевых продуктов (FDA) США. При люпоидной розацеа назначают системные тетрациклины, имеются указания на эффективность фтивазида.
Наиболее эффективным признается комбинированное применение наружных препаратов азелаиновой кислоты с наружными препаратами метронидазола или клиндамицина. Имеются многочисленные публикации об фективности такролимуса или пимекролимуса. Сохраняют свою актуальное серосодержащие препараты и бензоилпероксид, хотя отмечается возможн) побочное раздражающее действие этих лекарственных средств. При начальных проявлениях фиматозного типа розацеа наиболее эффективной оказалась монотерапия изотретиноином в обычных дозах. Тогда как в лечении сформировавшейся ринофимы не обойтись без методов пластической хирургии, которые часто комбинируются с различными термовоздействиями. В связи с этим отдельного внимания заслуживает современная фото- и лазеротерапия. Используются источники некогерентного интенсивного светового излучения (IPL), диодные, КТР, александритовые и, наиболее современные, длинноимпульсные неодимовые лазеры на алюмоиттриевом гранате (Nd ; YAG-лазеры). Лазерное лечение представляется более эффективным и менее дорогостоящим как по отношению к телеангиэктазиям (селективный фототермолиз), так и в отношении реорганизации коллагена за счет тепловой стимуляции фибробластов, хотя нередко использование IPL-источников переносится лучше. В лечении гипертрофического типа розацеа лазерная дермабразия последнее время занимает одну из ведущих позиций в сидя своей безопасности.
В качестве физиотерапевтического лечения широко используется метод микротоковой терапии. Его эффективность преимущественно связана с перераспределением жидкости в тканях лица и восстановлением лимфатического оттока. Отмечено также, что микротоки эффективно способствуют восстановлению поврежденного кожного барьера и препятствуют диссоциации сапрофитной микрофлоры.

